Sommaire
Résumé de la lucite
Les lucites sont des éruptions déclenchées par les rayons solaires. La lucite estivale bénigne est la plus fréquente des éruptions solaires, elle est souvent qualifiée « d’allergie au soleil ». La lucite estivale touche souvent la femme jeune et apparaît dès les premiers soleils. La lucite estivale se traduit par de petits boutons du décollé et des bras qui démangent. L’éruption récidive après chaque exposition mais diminue pour disparaître quand la peau est un peu hâlée. En cas d’éruption solaire, les crèmes à la cortisone et les comprimés anti-allergiques (Reactine®) calment. En prévention, la protection solaire est essentielle, mais le dermatologue peut vous prescrire de l’acide para aminobenzoïque (Pabasun®), des antipaludéens de synthèse ou une photothérapie. Les compléments alimentaires n’ont pas fait la preuve de leur efficacité (photoderm oral®, œnobiol solaire®). La lucite peut être confondue avec d’autres éruptions déclenchées ou aggravées par le soleil, des explorations complémentaires en milieu spécialisé sont parfois nécessaires.
Qu’est-ce que l’allergie au soleil ?
Les lucites (du latin lux: lumière), sont un groupe de maladies de la peau déclenchées par certains rayons du soleil.
Les dermatologues les ont classées en différentes catégories en fonction de leurs symptômes. Les éruptions phototoxiques ou photoallergiques surviennent après la prise de certains médicaments ou dans les suites de l’application de produits sur la peau (parfums, citron, figuier et même parfois écrans solaires….). Certaines personnes déclenchent des réactions au soleil sans avoir pris aucun médicament ni appliqué aucun produit : elles ont une maladie de la peau appelée « lucite idiopathique », ou polymorphous light eruptions par les anglo-saxons.
Quelles sont les différentes variétés de lucite ?
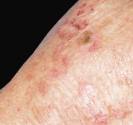
La lucite estivale bénigne (LEB)
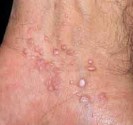
La lucite polymorphe
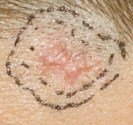
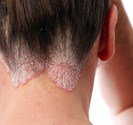
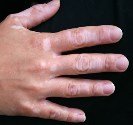
Elle est beaucoup moins fréquente. Cette lucite survient le plus souvent chez un adulte jeune de 10 à 30 ans, mais peut se rencontrer à tout âge. L’éruption solaire apparaît dès une exposition aux premiers soleils, parfois même lorsque celle-ci est modérée. Les boutons de la lucite polymorphe prennent des aspects variés : petits boutons roses surélevés ou plus larges plaques rouges comme des piqûres d’orties, petits boutons rouges très prurigineux remplis de sérosité (eczéma), boutons regroupés en forme de cercle. La lucite polymorphe touche le décolleté et les bras mais à l’inverse de la lucite estivale, la lucite polymorphe peut toucher aussi le visage, le dos des mains et derrière les oreilles. La lucite polymorphe s’étend plus rarement aux zones couvertes. Contrairement à la lucite estivale, la lucite polymorphe persiste à chaque exposition au soleil, même une fois que la peau est bronzée. Les boutons de la lucite polymorphe, peuvent persister en hiver, même lorsqu’on ne s’expose plus au soleil. La lucite polymorphe récidive et s’aggrave d’année en année, c’est une affection chronique.
La photodermatose printanière juvénile(ou éruption printanière des oreilles)
L’urticaire solaire
Autres lucites
Le prurigo actinique, la dermatite actinique chronique, et l’hydroa vacciniforme sont des affections exceptionnelles.
Le soleil est-il toujours responsable de l’allergie au soleil ?
Comment savoir si l’on a une allergie au soleil ?
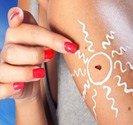
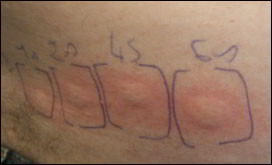
Le recours à des explorations complémentaires spécialisées est parfois nécessaire. Ces explorations sont réalisées dans un centre spécialisé en photodermatologie ou il existe des consultations de « photobiologie ». Un photodermatologue fera des phototests en illuminant des zones de votre peau avec petites quantités d’ultraviolets sur l’épaule et dans le dos. On peut si nécessaire placer les patients en cabine d’ultraviolet pour reproduire une exposition solaire de tout le corps. Les tests sont lus 48 heures plus tard. S’ils reproduisent les lésions dont se plaint le patient, les tests sont dits positifs, et on peut porter le diagnostic de lucite. On peut également savoir quel type de rayonnement est responsable de l’éruption : UVA, UVB, ou lumière visible. Ceci permettra de se protéger au mieux en choisissant un filtre solaire (crème solaire) adapté. Dans les cas d’urticaire solaire, la lecture à 48 heures n’est pas nécessaire, les lésions apparaissant très rapidement dès l’application des tests.
Les autres éruptions solaires
Le lupus érythémateux est une maladie où il existe une extrême sensibilité au soleil (photosensibilité) qui peut déclencher une éruption du visage (sur les joues et autour du nez) et provoquer des poussées de la maladie
Les porphyries cutanées forment un groupe d’affections familiales rares où l’on peut avoir des éruptions déclenchées par l’exposition au soleil. La porphyrie cutanée tardive provoque des cloques et des croûtes qui peuvent laisser des marques sur le dos des mains et le visage.
Les éruptions médicamenteuses : Il existe de nombreux médicaments incriminés qui peuvent provoquer une éruption au soleil : antibiotiques (tétracyclines, fluoroquinolones, sulfonamides), anti inflamamtoires, diurétiques (furosémide), antidiabétiques dérivés des sulfamides, antifongiques (griséofulvine), tranquilisants (phénotiazines)… Il faut bien vérifier que le médicament que vous prenez ne réagit pas au soleil avant de vous exposer. Les traitements de l’acné comme le péroxyde de benzoyle en crème ou les tétracyclines par voie orale réagissent au soleil.
Les éruptions au soleil après contact avec une substance toxique comme des huiles essentielles de plante (contenues dans les plantes ou les parfums), le citron, le figuier, des goudrons, des colorants (éosine) ou des traitements locaux (anti-inflammatoires (KETUM® gel par exemple qui est très fréquemment en cause, péroxyde de benzoyle, résorcine). Ces éruptions sont des sortes de « brûlures » superficielles de la peau et peuvent laisser des traces pigmentées. Elles se produisent chez tout le monde s’il y a exposition solaire après application du produit. Certaines personnes sensibilisées peuvent développer une allergie à un produit, uniquement lorsqu’elles s’exposent au soleil (ce qui peut être le cas avec un composant contenu dans une crème solaire).
L’herpès solaire : certains patients développent une poussée d’herpès après chaque exposition au soleil. Cette poussée peut-être prévenue par la prise d’un antiviral avant toute exposition et pendant toute la durée de celles ci.
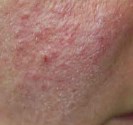
Certaines maladies de la peau peuvent être aggravées par le soleil, c’est le cas de l’acné, de la rosacée, de la dermite séborrhéique et même paradoxalement du psoriasis et de l’eczéma atopique que le soleil améliore le plus souvent.
Certaines maladie de peau peuvent se ressembler et être confondues avec une lucite, ce peut être le cas du lupus érythémateux, de la rosacée, d’une urticaire, d’une acné, d’un eczéma ou d’une sarcoïdose…
Existe-t-il des traitements efficaces de la l’allergie au soleil ?
LA PREVENTION
La protection solaire : Le principal traitement est de se protéger du soleil. Il faut éviter de s’exposer volontairement au soleil et se protéger avec des vêtements adaptés. Les écrans solaires sur le marché sont très efficaces contre les rayons du soleil (UVA et UVB). Un écran maximal (très forte protection ou SPF 50+) est généralement recommandé. Il est en général indispensable de renouveler l’application régulièrement (au moins trois fois par jour) et après chaque baignade. Le port de chapeau à large bord, de vêtements couvrants et de lunettes de soleil est aussi recommandé. Il faut se méfier des ciels nuageux, qui sont trompeurs car les nuages laissent passer les ultraviolets même s’ils filtrent les rayons infra-rouges qui donnent un signal de chaleur sur la peau. L’idéal est donc de consulter l’index solaire du jour qui donne ville par ville les protections à appliquer selon l’intensité du soleil prévue pour chaque journée.
Les caroténoïdes : Ce sont des photoprotecteurs reconnus. Le Phénoro (bêta carotène et canthaxanthine) était utilisé, mais il n’est plus commercialisé. Des caroténoïdes sont présents dans des compléments alimentaires associés à d’autres agents comme vitamine E, vitamine C, sélénium, les huiles de poisson etc. (Photoderm oral®, Oenobiol solaire®, Oxelio®, etc.). Aucune étude ne permet à ces produits de revendiquer une efficacité pour prévenir la lucite, mais ils entraînent un bénéfice chez certains patients.
Acide para amino-Benzoïque (PABA) : il est parfois utilisé avec de bons résultats pour la prévention de la lucite estivale bénigne. Le dermatologue prescrit le Pabasun® à la dose de 4 à 6 cp/j (1 comprimé à 500 mg/10 kg de poids), en trois prises pendant des repas. Le traitement sera débuté 15 jours avant le début de l’exposition solaire et poursuivie durant celle-ci.
La vitamine PP (nicotinamide) : Il est prescrit (Nicobion 500®) avec des résultats variables. Si certains auteurs ont retrouvé une efficacité intéressante, d’autres pensent que ce traitement n’est pas efficace.
Les antipaludéens de synthèse (Plaquenil®, Nivaquine®) : les antipaludéens de synthèse sont efficaces pour la « prévention des lucites ». Le traitement doit être débuté 7 jours avant le début de l’exposition et poursuivi pendant la durée de la photosensibilité. La prise d’antipaludéens de synthèse nécessite un bilan ophtalmologique avant sa mise en route et régulièrement chaque année s’il est utilisé plus de trois mois par an.
Les antihistaminiques (Aerius, Xyzall, Kestin…): Il sont utiles pour la prévention et/ou le traitement des symptômes de l’urticaire solaire ou des lucites bénignes, un ou deux anti-histaminiques peuvent être recommandés.
Les ultraviolets : la photothérapie est le traitement préventif qui donne les meilleurs résultats, son efficacité est excellente dans la plupart des cas. Des cures de photothérapie en cabine peuvent être recommandées par le dermatologue pour « préparer la peau au soleil ». Les séances de photothérapie permettent de délivrer des doses croissantes de rayons ultraviolets, qui entraînent une tolérance progressive de la peau au soleil.
EN CAS D’ERUPTION
Les crèmes à la cortisone (dermocorticoides), de niveau modéré à fort, permettent de soulager les démangeaisons et de diminuer l’intensité de l’éruption. Ils peuvent être prescrit par le dermatologue pendant quelques jours.
Les antihistaminiques (Aerius, Xyzall, Kestin…) diminuent l’intensité des démangeaisons au cours des lucites bénignes et de l’urticaire solaire.
Photographies
 |
 |
|
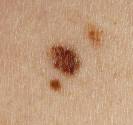
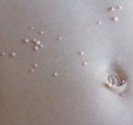
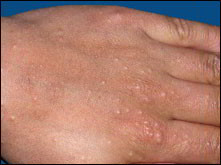
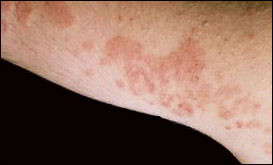
Lucite estivale
|
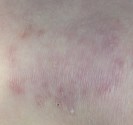
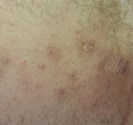
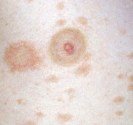
Lucite polymorphe
|
 |
|
Phototest
|
Liens utiles
Index solaire du jour : Pour se protéger du soleil selon son intensité
Vêtements anti UV – Marque Oclio
emedicine.com : Polymorphous light eruption
Dermis – images de lucites du Dermis.net , une coopération entre le Departement de medecine sociale clinique (Université de Heidelberg) et le Departement de Dermatologie (Université de Erlangen)
Dermnet : images de poux et de pédiculose par Interactive Medical Media LLC
Bibliographie
2.Thomas P, Carpentier O, Lucites idiopathiques, Dermatologie et infections sexuellement transmissibles, JH Saurat, Editions Masson, 2004, p. 413-417
3. Elpern DJ, Morison WL, Hood AF. Papulovesicular light eruption. A defined subset of polymorphous light eruption, Arch Dermatol. 1985;121:1286-8.
4. Jeanmougin M, Peyron JL, Thomas P, Beani JC, Guez E, Bachot N.[Polymorphic light eruption: prophylaxis using a topical combination of antioxidants and UVA protection formulations] Ann Dermatol Venereol. 2006;133:425-8.
5. Leroy D, Dompmartin A, Verneuil L, Michel M, Faguer K. La lucite estivale bénigne existe-t-elle ? Ann Dermatol Venereol. 2002 Jun-Jul;129:855-8.
6. Hölzle E, Plewig G, Lehmann P.Photodermatoses-diagnostic procedures and their interpretation, Photodermatol. 1987 Apr;4:109-14.
7. Boonstra HE, van Weelden H, Toonstra J, van Vloten WA.Polymorphous light eruption: A clinical, photobiologic, and follow-up study of 110 patients.J Am Acad Dermatol. 2000 Feb;42(2 Pt 1):199-207
8. Leroy D, Dompmartin A.[Idiopathic light eruption]Rev Prat. 1992 1;42:1354-8.
9. Leonard F, Morel M, Kalis B, Amblard P, Avenel-Audran M, Beani JC, Bonnetblanc JM, Leroy D, Marguery MC, Peyron JL, et al.Psoralen plus ultraviolet A in the prophylactic treatment of benign summer light eruption. Photodermatol Photoimmunol Photomed. 1991;8(3):95-8.
10. Roelandts R, Ryckaert S. Solar urticaria: the annoying photodermatosis. Int J Dermatol. 1999 Jun;38(6):411-8. Revue.
11. Ryckaert S, Roelandts R. Solar urticaria. A report of 25 cases and difficulties in phototesting. Arch Dermatol. 1998;134:71-4.
12. Jeanmougin M, Peyron JL, Roelands R et al. Étude contrôlée nicotinamide-placebo dans la prévention de la lucite estivale bénigne. 5e Journée de photobiologie, Reims, 20-21 octobre 19
13. NobleJP, Jeanmougin M. Acide para-aminobenzoïque et lucites (190 cas). Nouv Dermatol, 1988, 7 (Suppl. 3) : 295.
14. Jeanmougin M, Lucite estivale bénigne. in Thérapeutique dermatologique. Dubertret L, Aractingi S, Bachelet H, Bodemer C, Chosidow O, Cribier B, Joly P. Flammarion médecine science, Paris 2001.
Mots à connaîtres
Lucite : ensemble des lésions de la peau provoquée par une exposition aux rayons solaires, quelle que soit la longueur d’onde (ultraviolet, lumière visible, rayons infrarouge). Le terme de lucite est utilisé pour qualifier les dermatoses liées au rayonnement ultraviolet et visible. Le terme le plus utilisé est celui de photodermatose.
Lucite estivale bénigne : c’est l’éruption solaire la plus fréquente. Cette photodermatose d’origine inconnue survient surtout chez la femme jeune, en été, deux à trois jours après une exposition solaire importante. La lucite estivale bénigne se manifeste par une éruption de petits boutons rouges qui démangent sur les zones exposées, surtout décolleté et membres, elle respecte le plus souvent le visage. La lucite estivale bénigne disparait sans traitement en en deux à trois semaines, mais récidive chaque été pendant plusieurs années. L’origine précise de la lucite estivale bénigne n’est pas connue.
Lucite hivernale bénigne : forme particulière de lucite atteignant le visage des enfants lors d’une exposition solaire brutale au cours des sports d’hiver. La lucite hivernale bénigne se manifeste par des rougeurs et un gonflement, de petits boutons rouges suintants et des plaques du front, des joues, des tempes et des oreilles. Il existe une avec sensation de picotement ou de brûlures. La lucite hivernale bénigne disparaît en quelques jours mais récidive souvent d’une année sur l’autre, elle peut précéder la survenue d’une lucite estivale bénigne.
Lucite polymorphe : c’est une éruption solaire qui touche l’adulte jeune du printemps à l’automne. Cette éruption solaire survient quelques heures après une exposition solaire souvent modérée. Elle se manifeste par une éruption prurigineuse qui touche toutes les zones exposées y compris le visage. L’éruption se caractérise par une diversité de boutons et une évolution récidivante pendant de nombreuses années au début de chaque printemps. L’origine de cette photodermatose est inconnue.
Lupus érythémateux : maladie auto-immune d’origine inconnue ou interviennent des facteurs familiaux et immunologiques. Le lupus érythémateux peut atteindre presque tous les organes par le développement d’auto anticorps divers. Le lupus érythémateux s’accompagne très souvent d’une sensibilité au soleil ou photosensibilité.
– Le lupus érythémateux chronique est une forme cutanée de pronostic bénin, où les atteintes générales sont très rares.
– Le lupus érythémateux systémique est la forme la plus grave : il peut toucher l’ensemble des organes en particulier le rein, le système nerveux, le cœur, la peau.
– Le lupus érythémateux subaigu est une forme intermédiaire dont le pronostic est généralement favorable.
Maladie auto-immune : le système immunitaire permet la défense de l’organisme contre les germes et en général ce qu’il considère comme étranger. Ce système de défense complexe fait appel à des cellules (immunité cellulaire) et à des substances qu’elles sécrètent (immunité humorale). En cas de dysfonctionnement du système, les cellules de défense se trompent parfois d’adversaire et considèrent que vos propres cellules sont étrangères, votre système immun peut alors déclencher une « attaque » pour les détruires. Cette attaque fratricide peut toucher n’importe qu’elle partie du corps et induire des dysfonctionnements parfois sévères. La périartérite noueuse, le lupus érythémateux aigu disséminé, la maladie de Behcet, la maladie de Crohn, la sclérodermie, le diabète de type 1, la thyroïdite de Hashimito, la sarcoidose, la pemphigoïde bulleuse, vitiligo et la pelade sont des exemples de maladies auto-immunes.
Photodermatose : maladie cutanée dans laquelle intervient une sensibilité au soleil.
Photodermatologie : science étudiant l’action des rayonnements non ionisants, c’est-à-dire ultraviolets de la lumière visible et infrarouges, sur la peau. La photodermatologie comprend l’étude des réponses normales et anormales à ces rayonnements et leurs applications thérapeutiques.
Ultraviolets (rayons) : partie invisible du rayonnement émis par une source lumineuse naturelle (le soleil) ou artificielle, et dont les longueurs d’onde se situent entre 190 et 400 nm, juste avant les radiations violettes. Les rayons ultraviolets (UV) sont divisés en fonction de critères en trois sous groupes : les UVC (200-290 nm), les UVB (290-320 nm) arrêtés par le verre, et les UVA (320-400 nm) traversant celui-ci. La profondeur de pénétration dans la peau du rayonnement est plus importante pour les plus grandes longueurs d’onde (maximum dans l’UVA).
En fonction du rôle de la lumière, les photodermatoses sont classées en quatre groupes : 1. les photodermatoses acquises de causes inconnues telles que lucite estivale bénigne, lucite polymorphe, hydroa vacciniforme, urticaire solaire etc., où la lumière est l’élément essentiel responsable du déclenchement et de l’expression de la maladie; 2. les génophotodermatoses et maladies métaboliques du type porphyries, troubles de la réparation de l’ADN (xeroderma pigmentosum), troubles du métabolisme du tryptophane, syndrome de Rothmund-Thomson, etc., où la photosensibilité n’est qu’un des signes de la maladie; 3. les photosensibilisations caractérisées par des manifestations cutanées où il existe une interaction de la lumière avec une substance photosensibilisante et dont le mécanisme est de nature soit phototoxique (« super coup de soleil »), soit photoallergique (réaction d’eczéma); 4. les dermatoses aggravées par l’exposition solaire ou dermatoses photoaggravées : lupus érythémateux, acné, dermatomyosite, etc.
Photodermatose printanière juvénile. forme rare de photodermatose sans cause connue, caractérisée par une éruption prurigineuse de petits boutons parfois remplis de sérum (vésicules), de croûtes. Cette éruption des oreilles, qui survient lors d’un froid matin printanier. La photodermatose printanière juvénile semble déclenchée par l’exposition solaire et le froid, et atteint principalement le garçon. Son évolution est bénigne marquée par une guérison spontanée sans cicatrices, avec toutefois la possibilité de survenue de quelques récidives printanières.
Photoépidermotest : les photoépidermotests ou photopatch-tests sont posés en double exemplaire, une première série étant illuminés par des ultraviolets A, la deuxième série n’étant pas irradiée, servant de témoin. On peut ainsi faire une diagnostic d’une photoallergie, ou éventuellement d’une allergie photo-aggravée.
Photoexploration voir Photoépidermotest
Exploration photobiologique : voir Photoépidermotest
Photoallergie : manifestation due à l’interaction de la lumière solaire ou artificielle avec un agent sensibilisant. La photoallergie se manifeste par la survenue d’un d’eczéma, et plus rarement d’urticaire.
Photobiologie : science étudiant l’interaction des rayonnements électromagnétiques non ionisants, c’est-à-dire ultraviolets, lumière visible et infrarouges, avec la matière vivante.
Porphyrie : groupe de maladies héréditaires en rapport avec un déficit enzymatique du métabolisme des porphyrines.
Urticaire solaire : forme rare d’urticaire physique déclenchée par l’action photoallergique du rayonnement solaire sur les structures cutanées.