Qu’est-ce que le molluscum contagiosum ?
Le molluscum contagiosum est une excroissance de peau qui témoigne d’une infection virale. Le virus du molluscum contagiosum, qui appartient à la famille des pox virus, est l’agent infectieux responsable.
Comme son nom l’indique, le molluscum contagiosum se propage facilement par contact avec la peau.
Le molluscum contagiosum survient chez les enfants ou se propage lors de contacts, mais c’est aussi une maladie sexuelle transmissible que l’on rencontre plutôt chez les adolescents et les adultes jeunes. Le molluscum est une infection bénigne et contagieuse de la peau, elle a tendance à guérir spontanément en l’absence de traitement.
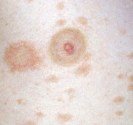
À quoi ressemble un molluscum contagiosum ?
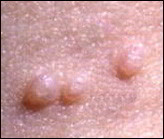
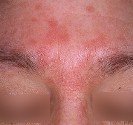
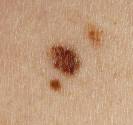
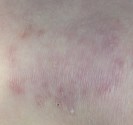
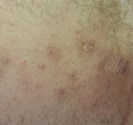
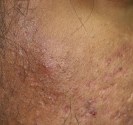
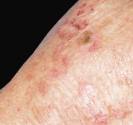
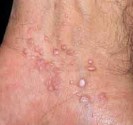
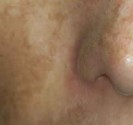
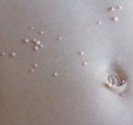
Le molluscum se présente sous la forme d’une excroissance qui forme une perle déprimée en son centre. Ces perles sont blanches ou de la couleur de la peau, elles mesurent de 2 à 5 mm de diamètre. Les molluscum surviennent souvent en groupes de quelques-uns à quelques dizaines, et peuvent se localiser n’importe où sur le corps.
Chez les jeunes enfants, les molluscum touchent volontiers le cou, les plis axillaires, le tronc, le visage et les paupières mais aussi l’abdomen, les fesses, les cuisses ou les bras. Chez les adultes et les adolescents, ils siègent au niveau des régions génitales, des cuisses et de la partie basse de l’abdomen et sont le plus souvent transmis par voie sexuelle.
Les molluscum peuvent s’enflammer et devenir rouges, ce qui annonce souvent leur disparition prochaine.
Une tache rouge, granuleuse, qui démange, entoure parfois les molluscum : il s’agit d’une plaque d’eczéma que l’on rencontre plus souvent chez les enfants qui ont un eczéma constitutionnel ou eczéma atopique.
Le virus du molluscum contagiosum est en général transmis par un contact direct de la peau avec une personne contaminée; il se transmet aussi à la peau avoisinante par le contact ou le grattage. Bien que cela soit plus rare, il est possible de contracter les molluscum par contact indirect avec des effets personnels comme les serviettes de toilette. La période d’incubation, depuis le contact contaminant jusqu’à l’apparition des boutons, varie de deux semaines à six mois.
Les molluscum surviennent souvent chez les enfants âgés de 2 à 12 ans; la contamination se fait volontiers lors d’activités sportives ou lorsque la promiscuité et les contacts entre enfants sont importants (piscines publiques, douches, salles de bain, sports de contacts).
Les molluscum peuvent toucher l’adolescent et l’adulte chez qui ils sont volontiers transmis par voie sexuelle, en particulier lorsqu’ils sont localisés sur les régions génitales.
Nos conseils :
• Éviter temporairement la promiscuité des enfants contaminés avec les autres lors des bains, des activités en piscine ou à l’occasion de la pratique des sports de contacts.
• Éviter de partager les serviettes de toilettes utilisées par les patients infectés.
• Déconseiller le grattage des molluscum: cela favorise leur dissémination.
• Éviter les contacts sexuels pendant la période où l’on est porteur de molluscum.
Un examen simple de la peau est en général suffisant. En cas de doute, votre médecin peut examiner au microscope un molluscum prélevé à la curette pour confirmer son diagnostic.
Quelle est l’évolution naturelle et le pronostic des molluscum ?
Le molluscum est une affection bénigne qui guérit le plus souvent spontanément. Mais lorsque certains molluscum disparaissent, d’autres peuvent survenir par contamination de la peau avoisinante. Il peut s’écouler de six mois à cinq ans pour que tous les molluscum disparaissent définitivement sans traitement.
L’extension des molluscum est parfois plus importante chez les enfants qui présentent un eczéma atopique.
Les patients atteins du sida sont plus sensibles aux molluscum qui peuvent se disséminer ou atteindre une taille importante.
Faut-il traiter les molluscum ?
Certains médecins recommandent de ne pas traiter les molluscum, car ils disparaissent spontanément. En France, les
dermatologues sont favorables au traitement des molluscum pour éviter leur dissémination et raccourcir la durée de naturelle de l’évolution.
Le traitement le plus efficace est probablement le grattage des molluscum avec une curette, mais cette procédure est un peu douloureuse; elle nécessite souvent une anesthésie locale avec l’aide d’une crème appliquée une heure auparavant.
La congélation des molluscum avec de l’azote liquide est aussi une méthode souvent utilisée. Plusieurs séances de traitement espacées de 3 à 6 semaines sont souvent nécessaires, du fait de l’apparition de nouvelles lésions ou si les molluscum sont nombreux.
D’autres méthodes, comme l’électrocoagulation délicate, le laser, des applications locales de crème à base de rétinoïde ou de substances comme la cantharidine, sont conseillées en France, mais plus rarement.
On peut envisager de ne pas traiter les molluscum en attendant leur disparition spontanée, particulièrement chez les jeunes enfants lorsque les molluscum sont très nombreux.
Existe-il des nouveaux traitements en préparation ?
Plusieurs thérapeutiques intéressantes sont en cours d’évaluation.
Une crème à base d’imiquimod, qui module les défenses de l’organisme, est déjà utilisée avec succès dans le traitement des verrues génitales.
Une crème qui contient une substance antivirale (cidofovir) est aussi en cours d’expérimentation.
Références bibliographiques
1. Brown C.W., Ir., O’Donoghue M., Moore J., Tharp M. Récalcitrant molluscum contagiosum in an HIV-afflicted male treated successfully with topicalimiquimod. Cutis 2000; 65:363-6.
2. Brown T.J., Yen-Moore A., Tyring S.K. An overview of sexually transmitted diseases. Part I. J Am Acad Dermatol 1999; 41:511-29.
3. Frieden I., Penneys N.S.. Molluscum contagiosum. In: Schachner L.A., Hansen R.C., eds. Pediatric dermatology. Vol. 2. New-York: Churchill Livingstone, 1988:1395-1398.
4. Higuet A.S., Kurtz J. Molluscum contagiosum. In: Champion R.H., Burton J.L., Ebling F.J.G., eds. Textbook of dermatology. Vol. 2. Oxford: Blackwell scientific publications, 1992:876-78.
5. Lascaux A.S., Chosidow 0. Les traitements d’aujourd’hui en dermatologie infectieuse. Presse Med 2000; 29:1048-52
6. Silverberg N.B., Sidbury R., Mancini A.J. Childhood molluscum contagiosum: expérience with cantharidin therapy in 300 patients. J Am Acad Dermatol 2000; 43:503-7.
7. Toro J.R., Wood L.V., Patel N.K., Turner M.L. Topical cidofovir: a novel treatment for récalcitrant molluscum contagiosum in children infected with human immunodeficiency virus 1. Arch Dermatol 2000; 136:983-5.
NOS AUTRES FICHES SUR LA PEAU
-
L’acné provoque la peau grasse, de petits kystes, des boutons rouges et des têtes blanches.
Les cancers de la peau sont les plus fréquents des cancers. Il y a plus de 100 000 nouveaux cas annuels en France.
Le dermatofibrosarcome est un cancer rare de cause inconnue, souvent localisé sur le torse.
La dermite séborrhéique est une dermatose chronique fréquente qui se traduit par des plaques rouges qui pèlent au visage.
Le grain de beauté est une lésion bénigne, c'est parfois un marqueur de mélanome.
Le granulome annulaire se traduit par des boutons groupés en anneaux.
-
L'hidrosadénite provoque de gros boutons douloureux dans les plis qui touche surtout les femmes jeunes.
L'hirsutisme entraîne le développement d'une pilosité excessive dans les zones ou les poils sont habituellement absents.
Les kératoses actiniques forment de petites croutelles sur les zones de peau exposées à la lumière.
Le lichen est une dermatose fréquente qui touche la peau, les muqueuses, mais aussi les cheveux et les ongles.
Les lucites sont des éruptions déclenchées par les rayons solaires. La lucite estivale bénigne est la plus fréquente...
Le mélanome peut survenir à tout âge. Sept mille nouveaux cas de mélanome sont diagnostiqués chaque année en France.
-
Le mélasma est une affection fréquente qui se manifeste par une pigmentation brune du visage.
Le mélanome peut survenir à tout âge. Sept mille nouveaux cas de mélanome sont diagnostiqués chaque année en France.
L’herpès circiné ou mycose cutanée désigne une infection de la peau dépourvue de cheveux.
Les papules perlées sont des excroissances de chair situées autour du gland.
Le pityriasis versicolor est une affection bénigne et fréquente provoquée par la prolifération excessive d’un champignon.
Le pityriasis rosé de Gibert est une dermatose qui provoque une éruption du tronc chez l’adulte jeune.
-
Le psoriasis est une dermatose chronique qui altère la qualité de vie des patients.
La rosacée est une affection du visage qui provoque des rougeurs, des boutons et des pointes de pus.
L’hyperhydrose est la production excessive de sueur.
Le vitiligo est une dermatose acquise de cause inconnue qui provoque une décoloration progressive de la peau.