Sommaire
- Quelles sont les variétés de cancers cutanés ?
- Qu’est-ce qu’un cancer de la peau ?
- Qu’est-ce qui provoque les carcinomes baso-cellulaires et épidermoïdes ?
- Quels sont les signes des carcinomes basocellulaires et épidermoïdes ?
- Quels sont les signes d’alerte des carcinomes basocellulaires et épidermoïdes ?
- Quels sont les sujets à risques ?
- Comment prévenir les carcinomes cutanés ?
- Comment se fait le diagnostic des carcinomes baso-cellulaires et épidermoïdes ?
- Quels sont les traitements des carcinomes baso-cellulaires et épidermoïdes ?
- Quelle est l’évolution des carcinomes basocellulaires et épidermoïdes ?
- Nouvelles thérapeutiques : La phothérapie dynamique par Metvixia® & la Chimiothérapie par Vismodégib
- Quelles sont les perspectives d’avenir ?
- Références bibliographiques
- NOS AUTRES FICHES SUR LA PEAU
Quelles sont les variétés de cancers cutanés ?
Il y a plus de 100 000 nouveaux cas annuels de cancers de la peau en France.
Les cancers de la peau les plus fréquents et les moins graves sont les carcinomes baso-cellulaires et épidermoïdes.
Le carcinome baso-cellulaire est quatre à cinq fois plus fréquent que le carcinome épidermoïde.
Ces carcinomes cutanés touchent plus souvent des sujets à la peau blanche après l’âge de 40 ans, mais ils peuvent se voir plus jeune.
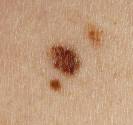
Les mélanomes malins sont des cancers cutanés plus rares (4 000 à 5 000 nouveaux cas par an en France) mais plus graves; ils peuvent guérir définitivement si le traitement est mis en œuvre précocement.
Qu’est-ce qu’un cancer de la peau ?
Les carcinomes se développent à partir de cellules de la portion superficielle de la peau (l’épiderme).
L’épiderme comporte plusieurs variétés de cellules; les kératinocytes, qui en forment le contingent principal, sont à l’origine des carcinomes baso-cellulaires et épidermoïdes.
Qu’est-ce qui provoque les carcinomes baso-cellulaires et épidermoïdes ?
Les patients à peau blanche d’origine européenne sont les principales victimes des carcinomes cutanés, qui sont plus rares chez les patients à peau pigmentée.
Carcinomes basocellulaires. Chez des sujets prédisposés, plusieurs facteurs d’environnement (exposition solaire aigues intermittentes et répétées surtout, mais aussi radiations ionisantes, exposition à l’arsenic, plaies chroniques) sont impliqués dans la formation de ce carcinome.
Carcinomes épidermoïdes. L’exposition solaire ou en cabine à bronzer (exposition chronique) est le facteur de risque essentiel des carcinomes épidermoïdes, mais des facteurs familiaux (génétiques), l’exposition aux radiations ionisantes (rayons x), à certains virus (virus du papillome humain), à des substances chimiques (goudrons de houilles, arsenic) ont été mis en cause dans la formation de certains carcinomes épidermoïdes.
Les cicatrices de brulûres ou des plaies persistantes représentent aussi un facteur de risque pour ces cancers.
Certains médicaments qui dépriment les défenses de l’organisme favorisent la survenue des carcinomes épdermoïdes.
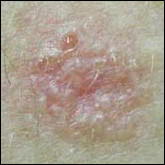
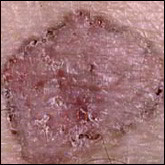
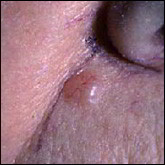
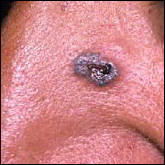
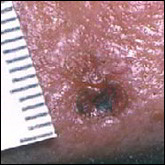
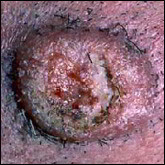
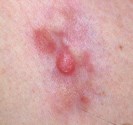
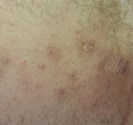
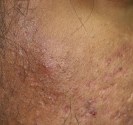
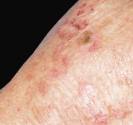
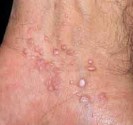
Quels sont les signes des carcinomes basocellulaires et épidermoïdes ?
Carcinomes épidermoïdes.
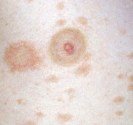
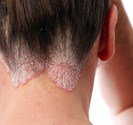
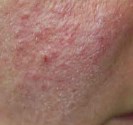
Ils se situent souvent au niveau des régions exposées au soleil (tête et cou, décolleté, haut du corps, avant- bras, mains et ongles), mais peuvent toucher d’autres zones comme la bouche ou les organes génitaux. Sur la peau exposée au soleil, ils débutent souvent comme une croûte blanche (kératose actinique ou kératose solaire) qui s’épaissit progressivement et s’ulcère pour former une plaie irrégulière à bordure surélevée.
|
|||
|
|||
|
|||
|
|||
Quels sont les signes d’alerte des carcinomes basocellulaires et épidermoïdes ?
Quels sont les sujets à risques ?
Sujets ayant subit une exposition solaire importante, pendant plusieurs années (sujets à peau blanche ayant vécus dans les pays à fort ensoleillement, agriculteurs, marins…)
Patients qui ont été exposés aux radiations ionisantes ou aux rayons ultraviolets pour des motifs thérapeutiques, au contact avec les goudrons de houilles, qui ont subi un traitement déprimant l’immunité (greffés cardiaques ou rénaux, patients ayant été traités pour un lymphome ou une leucémie) ou qui présentent des cicatrices de brûlures.
Les patients qui ont déjà présenté un carcinome baso-cellulaire ou épidermoïde ont un risque accru d’en développer un autre.
Comment prévenir les carcinomes cutanés ?
Il faut donc interdire les bains de soleil, éviter l’exposition solaire aux heures ou les radiations solaires sont les plus intenses (de 11 heures à 16 heures), appliquer une crème solaire protectrice (indice 20 au moins) à renouveler toutes les deux heures et après chaque bain, porter des vêtements protecteurs et un chapeau.
Il est important de détecter les cancers débutants et les lésions précancéreuses (kératoses actiniques, kératoses solaire), car un traitement précoce permet d’assurer une guérison complète. Une inspection régulière de l’ensemble de la peau (auto-examen) permet de détecter rapidement une tache ou un petit bouton qui se modifie, une plaie ou une croûte qui persiste.
Un examen chez le dermatologue permet d’obtenir un diagnostic précis, et de réaliser si nécessaire l’analyse d’une lésion douteuse.
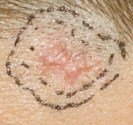
Les sujets à risques doivent prévoir des visites régulières chez le dermatologue. Les kératoses actiniques sont des lésions précancéreuses qui se traduisent par une petite croûte épaisse qui persiste, elles se localisent sur les zones normalement exposées au soleil (tête, cou, avant-bras surtout). Les kératoses actiniques évoluent en carcinomes épidermoïdes dans un temps variable, leur destruction évite cette transformation.
Comment se fait le diagnostic des carcinomes baso-cellulaires et épidermoïdes ?
Quels sont les traitements des carcinomes baso-cellulaires et épidermoïdes ?
L’électrocoagulation, le laser C02, l’application d’azote liquide, la radiothérapie, l’application d’une crème qui module l’immunité (imiquimod ou Aldara® sont parfois indiqués pour le traitement de lésions débutantes. La phothérapie dynamique est parfois utilisée pour le traitement de carcinomes baso-cellulaires superficiels ou de la maladie de Bowen, mais cette méthodes a l’inconvénient de ne pas permettre une analyse de la lésion traitée. La photothérapie dynamique avec Metvixia ® (Méthylaminolevulinate) n’est possible que pour les cancers de la peau débutants qui ne sont pas localisés au visage (voir notice emploi de Metvixia ®).
Les kératoses pré-cancéreuses (kératoses actiniques) peuvent être traitées par l’application d’azote, d’une crème à base de fluoro-uracile, par électrocoagulation, avec le laser C02, grace à la photothérapie dynamique ou parfois chirurgicalement. La photothérapie dynamique avec Metvixia ® permet aussi de traiter les kératoses actiniques multiples.
Quelle est l’évolution des carcinomes basocellulaires et épidermoïdes ?
En l’absence de traitement, les carcinomes basocellulaires et épidermoïdes s’étendent localement et peuvent avoir une évolution destructrice. Le risque de localisation à distance (métastase) est faible mais potentiellement grave, il est plus élevé pour le carcinome épidermoide. Dans tous les cas, le risque de métastases est d’autant plus important que la lésion est évoluée. Les carcinomes épidermoïdes des muqueuses (lèvres) et des organes génitaux comportent un plus grand risque.
Les carcinomes basocellulaires ou épidermoïdes traités précocement guérissent définitivement dans plus de 90 % des cas.
Après le traitement, une surveillance prolongée est nécessaire pour dépister une récidive et s’assurer qu’il n’y a pas d’autres lésions suspectes.
Nouvelles thérapeutiques : La phothérapie dynamique par Metvixia® & la Chimiothérapie par Vismodégib
La photothérapie dynamique (application de crème Metvixia ®, suivie d’une exposition lumineuse de longueur d’onde particulière) est déjà utlisée dans le traitement des carcinomes baso-cellulaire superficiels en dehors du visage, de la maladie de Bowen (carcinome épidermoïde intra-épidermique) et des kératoses actiniques (lésions cutanées précancéreuses).
Le patient ressent une petite brûlure pendant le traitement. Dans les suites de la séance se forme une croûte sur la lésion traitée, une deuxième séance de phothérapie dynamique est parfois nécessaire.
Chimiothérapie par Vismodégib (Erivedge®)
Le Vismodegib (Erivedge®) a été récemment commercialisé en France pour le traitement du carcinomes baso-cellulaire de stade avancé, il permet la régression de lésions défigurantes ou de métastases des carcinomes baso-cellualires. Le Vismodégib est le premier inhibiteur de la voie de signalisation hedgehog,
Quelles sont les perspectives d’avenir ?
Références bibliographiques
2. Schwartz R., Stoll H. Squamous-Cell Carcinoma. In : Fitzpatrick T., Eisen A., Wolff K., Freedberg I , Austen K., eds. Dermatology in general practice : Mc-Graw Hill, Inc, 1993:821-32.
3. Blume JE, Oseroff AR. Aminolevulinic acid photodynamic therapy for skin cancers. Dermatol Clin. 2007 Jan;25(1):5-14. Review.
4. Szeimies RM. Methyl aminolevulinate-photodynamic therapy for basal cell carcinoma. Dermatol Clin. 2007 Jan;25(1):89-94. Review.
5 Recommandations sur la prise en charge du carcinome basocellulaire de l’adulte : un document de la haute autorité en santé. 16 Juin 2004. ![]()