Sommaire
- Résumé sur l’hidrosadénite
- Synonymes de l’hidrosadénite
- Qu’est ce que la maladie de Verneuil ?
- Quelles sont les causes de la maladie de Verneuil / hidrosadénite ?
- Est ce que l’hidrosadénite suppurée est héréditaire ?
- Quels sont les symptômes de la maladie de Verneuil ?
- Quel est l’aspect clinique de l’hidrosadénite suppurée ?
- Quelle est l’évolution de la maladie de Verneuil ?
- Comment savoir si l’on a une hidrosadénite suppurée ?
- Avec quelles maladies peut-on confondre la maladie de Verneuil ?
- Est ce que l’hidrosadénite suppurée peut être associée à d’autres maladies ?
- Est ce que la maladie de Verneuil ? peut être guérie ?
- Comment l’hidrosadénite suppurée pourrait être traitée ?
- Mesures d’hygiène (que pourrais-je faire pour aider ?)
- Impact de l’hidrosadénite suppurée sur la qualité de vie
- Mots à connaître
- Photographies
- Bibliographie
- Pour plus d’informations
- Essais cliniques en cours
- NOS AUTRES FICHES SUR LA PEAU
Résumé sur l’hidrosadénite
La maladie de Verneuil ou l’hidrosadénite est une maladie dermatologique chronique fréquente, touchant les adultes jeunes, plus fréquemment les femmes. Elle est caractérisée par l’apparition de nodules douloureux dans les zones du corps où sont localisées les glandes sudorales apocrines (aisselles, plis de l’aine, plis sous-mammaires et inter-mammaires, fesses, région anale et périnéale). Dans la majorité des cas, elle évolue en poussées d’un ou plusieurs nodules inflammatoires durant 1 à 2 semaines suivies de périodes de rémissions. Les nodules inflammatoires peuvent évoluer en abcès. Ils sont traités par des antibiotiques oraux associés à une incision chirurgicale pour drainer le pus au besoin. Cette évolution intermittente peut durer plusieurs années. Dans certains cas, la maladie évolue sur un mode continue et sévère. Elle nécessite alors un traitement médical au long cours voire même une chirurgie.
L’hidrosadénite suppurée est aggravée par le tabac et l’obésité.
Chez la femme, des poussées inflammatoires peuvent précéder les règles.
Synonymes de l’hidrosadénite
Qu’est ce que la maladie de Verneuil ?
L’hidrosadénite suppurée (HS) ou maladie de Verneuil est une affection cutanée inflammatoire chronique récurrente. Elle se présente comme une inflammation douloureuse des glandes apocrines qui représentent un type particulier de glandes sudorales (terme technique désignant les glandes de la peau responsables de la production et la sécrétion de la sueur). Ces glandes apocrines sont localisées essentiellement dans la peau des aisselles et des plis de l’aine, ce qui explique la localisation des lésions. Les lésions inflammatoires de l’HS sont associées à un épaississement voire une obstruction des orifices des follicules pileux (l’orifice par lequel le poil sort à la surface de la peau). La zone atteinte a ainsi un aspect mixte associant des nodules inflammatoires (boules cutanées ou sous coutanées dures et palpables), des zones purulentes (déchargeant du pus), et des zones cicatricielles habituellement hypertrophiques (ayant une peau épaissie).
L’hidrosadénite suppurée apparaît après la puberté et touche en générale l’adulte jeune autour de 20 ou 30 ans. Elle prédomine chez les femmes.
L’hidrosadénite suppurée est une maladie fréquente touchant environ 1% de la population générale.
Quelles sont les causes de la maladie de Verneuil / hidrosadénite ?
La cause du l’hidrosadénite suppurée est encore inconnue. Néanmoins l’obstruction mécanique des pores (orifices des glandes et des follicules pileux) joue un rôle déterminant. Cette obstruction empêche l’élimination des sécrétions produites par les glandes provoquant leur dilatation et leur rupture, ou bien leur infection.
Néanmoins, de nombreux facteurs jouent un rôle dans l’hidrosadénite suppurée :
– Les hormones pourraient contrôler le fonctionnement de glandes sudorales apocrines, et participeraient au moins en partie au développement de la maladie. Plusieurs arguments sont en faveur d’un rôle hormonal :
-
L’hidrosadénite suppurée touche plus fréquemment les femmes que les hommes.
-
Elle ne commence pas a avant la puberté ou après la ménopause.
-
Dans certains cas, l’hidrosadénite suppurée s’améliore au cours de la grossesse.
-
Elle s’aggrave fréquemment pendant la période des règles.
-
Dans un nombre de cas, le traitement hormonal est efficace (voir section traitement).
– Les bactéries jouent également un rôle important dans le développement de l’hidrosadénite suppurée. Cependant, plusieurs types de bactéries sont retrouvés dans les lésions inflammatoires et non pas un seul type. Il n’est pas encore clair si ces bactéries sont la cause initiale de la maladie ou bien si elles colonisent les lésions au cours de leur développement.
– Le système immunitaire est aussi impliqué dans la sévérité de l’hidrosadénite suppurée. Les traitements induisant une diminution de l’activité du système immunitaire ont été efficaces dans certains cas.
– L’hidrosadénite suppurée pourrait être liées à une maladie de Crohn qui est une maladie inflammatoire de l’intestin. La liaison est plus fréquemment observée quand l’hidrosadénite suppurée touche les plis de l’aine et la région anale.
– L’acné et le kyste pilonidal (abcès chronique localisé à la partie basse de la colonne vertébrale) pourraient aussi être associés à une hidrosadénite suppurée.
– Le tabagisme et le surpoids (obésité) ne sont pas des causes primaires, mais sont fortement associés à l’hidrosadénite suppurée. Cela a été démontré par des études scientifiques. Ces deux facteurs sont considérés comme des facteurs de risque ou des facteurs aggravants de l’hidrosadénite suppurée.
– La mauvaise hygiène ne cause pas une hidrosadénite suppurée.
– Aucune association n’a jamais été démontrée entre l’hidrosadénite suppurée et l’utilisation d’un type particulier de déodorant ou d’anti-transpirant, ni le moyen de rasage.
– Le port de vêtements serrés peut être considéré comme facteur déclenchant de l’hidrosadénite suppurée.
Est ce que l’hidrosadénite suppurée est héréditaire ?
Quels sont les symptômes de la maladie de Verneuil ?
Quel est l’aspect clinique de l’hidrosadénite suppurée ?
Topographie : Les zones atteintes sont celles où sont distribuées les glandes sudorales apocrines dans le corps, essentiellement les aisselles, les plis de l’aine, le scrotum la vulve, les régions pubienne et périnéale. La peau entourant l’anus, le haut des cuisses et des fesses, et la peau entre les seins et les plis sous les seins peuvent également être atteints. Les fesses et la zone entourant l’anus sont les zones les plus atteintes chez l’homme, tandis que chez la femme, ce sont les plis de l’aine et le plis sous-mammaires.
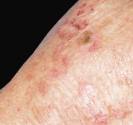
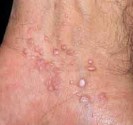
Aspect clinique : La lésion primaire est un (ou plusieurs) nodule (boule palpable), rond, isolé de consistance ferme à la palpation, sous cutané, dans les zones de localisation des glandes apocrines. Ces nodules peuvent persister plusieurs semaines ou mois dans un état silencieux sans aucune modification. Occasionnellement, une poussée inflammatoire survient, pendant laquelle le nodule devient douloureux. L’évolution de la poussée inflammatoire peut être vers la diminution et disparition de la douleur, mais avec persistance d’un nodule « silencieux » sous cutané. Ce nodule silencieux peut disparaître avec le temps ou bien persiste en tant que nodule asymptomatique jusqu’à une nouvelle poussée inflammatoire. Dans la plupart des cas, le nodule inflammatoire évolue vers un abcès qui s’ouvre à la surface de la peau déchargeant du pus.
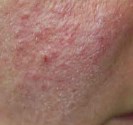
Dans les zones atteintes, la peau présente un aspect mixte de points noirs, des nodules inflammatoires rouges, des pustules (lésions contenant du pus), des kystes, et des orifices déchargeant du pus de façon intermittente (appelés des sinus ou fistules). Les récidives des accès inflammatoires provoquent l’apparition de lésions secondaires cicatricielles dans les zones atteintes. Ainsi peuvent se former des cicatrices hypertrophiques (terme technique signifiant peau fibreuse de structure endurcie) dont les plus caractéristiques sont en forme de « corde ». Ces lésions secondaires sont généralement observées dans les formes sévères de la maladie.
Quelle est l’évolution de la maladie de Verneuil ?
L’hidrosadénite suppurée est une maladie chronique évoluant par poussées et rémissions. Elle débute après la puberté, à un âge moyen de 22 ans, et évolue sur plusieurs années. Chez la femme, des poussées peuvent précéder les règles, et on observe une rémission après la ménopause.
La sévérité de la maladie est très hétérogène. Dans la grande majorité des cas, l’hidrosadénite suppurée évolue sur un mode bénin, soit de façon intermittente, soit de façon continue. Les formes intermittentes sont une succession de poussées inflammatoires durant entre 7 à 15 jours et rémissions pouvant durer plusieurs semaines ou mois.
Plus rarement, l’hidrosadénite suppurée présente une évolution sévère avec des fistules, abcès, zones cicatricielles fibreuses et douleurs.
Comment savoir si l’on a une hidrosadénite suppurée ?
Avec quelles maladies peut-on confondre la maladie de Verneuil ?
Est ce que l’hidrosadénite suppurée peut être associée à d’autres maladies ?
Acné nodulaire : L’hidrosadénite suppurée peut être associée à l’acné nodulaire appelée acné conglobata (forme inflammatoire nodulaire sévère de l’acné).
Kyste pilonidal : l’hidrosadénite suppurée est fréquemment associée à un kyste pilonidal (30% chez les hommes), qui est une lésion kystique sous la peau de la partie supérieure du sillon interfessier, et qui peut s’infecter et décharger continuellement du pus. Son traitement est l’excision chirurgicale.
Maladie de Crohn : C’est une maladie inflammatoire chronique des intestins. Une association entre la maladie de Crohn et une hidrosadénite suppurée a été démontrée par plusieurs études. Néanmoins, la maladie de Crohn peut elle même provoquer des lésions cutanées qui ressemblent à l’hidrosadénite suppurée notamment autour de l’anus. Dans certains cas, il est nécessaire de réaliser une colonoscopie pour éliminer ou confirmer une maladie de Crohn, devant des lésions anales.
Est ce que la maladie de Verneuil ? peut être guérie ?
Comment l’hidrosadénite suppurée pourrait être traitée ?
Puisqu’il n’existe pas de traitement curatif de l’hidrosadénite suppurée, le traitement devrait être adapté à chaque individu. De manière générale, l’hidrosadénite suppurée débutante est traitée uniquement avec des médicaments, alors que l’hidrosadénite suppurée chronique et sévère pourrait nécessiter le recours à la chirurgie.
Si l’hidrosadénite suppurée évolue de façon intermittente en poussées et rémissions :
Quand l’hidrosadénite suppurée évolue en poussées inflammatoires simples suivies de périodes de rémissions, le traitement de l’épisode aigue est en général suffisant.
-
Une aggravation ou nodule douloureux inflammatoire de l’hidrosadénite suppurée pourrait être traité par un antibiotique oral pendant une courte duré. L’amoxicilline/acide clavulanique est un antibiotique efficace dans cette indication surtout quand il est pris très précocement. La dose habituelle est de 3gr par jour pour une personne de 70 kg, et la durée de traitement est de 7 à 10 jours.
-
Les antiseptiques et les antibiotiques topiques (en solutions, gels ou crèmes) ne sont pas efficaces pour contrôler une poussée inflammatoire.
-
Dans les cas où le nodule inflammatoire se ramollit, se remplit de pus et devient fluctuant, le traitement antibiotique seul n’est plus suffisant. Il faudrait alors traiter chirurgicalement l’abcès, soit au cabinet dermatologique, soit aux urgences. Le traitement chirurgical est suivi par un traitement par antibiotique.
Si l’hidrosadénite suppurée évolue sur un mode continu :
Quand l’hidrosadénite suppurée évolue sur un mode continu sans vraie période de rémission, on a recours à des traitements suppressifs au long cours pour diminuer la fréquence des poussées inflammatoires et calmer l’activité de la maladie. Comme la maladie est hétérogène, le traitement devrait être adapté à chaque patient et certains traitement efficaces chez certaines personnes le sont moins chez d’autres. Les options de traitements chroniques sont les suivants :
-
Antibiotiques :
Ils sont pris par voie orale (par la bouche) pour une durée prolongée (au moins 3 mois) dans le but d’empêcher les poussées de la maladie. Il existe différents types d’antibiotiques qui peuvent être utilisés avec une efficacité variable pour chacun. L’association clindamycine-rifampicine (600 mg/jour chacune pour un patient de 70 kg) est souvent utilisée et permet d’obtenir de longues périodes de rémissions chez certaines personnes.
Les antibiotiques de la famille des cyclines (Tétracycline, Doxycycline, Lymecycline) peuvent être utilisés en relais comme traitement d’entretien pour prolonger les périodes de rémission prévenir de nouvelles poussées inflammatoires.
D’autres antibiotiques peuvent également être utilisés comme : Flucloxacilline, Erythromycine, Clarithromycine, et Metronidazole.
-
Antiseptiques :
Les antiseptiques, comme la Chlorhexidine 4%, sont fréquemment utilisés, en application sur toute la peau à l’exception de la tête et du cou, et sont lavés après 5 minutes.
-
Les rétinoïdes :
Ce sont des médicaments en cachets dérivés de la vitamine A, comme l’isotrétinoïne et l’acitrétine. L’isotrétinoïne, médicament très efficace dans l’acné, n’est pas efficace dans le traitement de l’hidrosadénite suppurée. L’acitrétine peut être efficace chez certaines personnes. Son utilisation nécessite une grande prudence, et elle est prescrite uniquement au cabinet dermatologique.
-
Antianrogènes :
Chez les femmes qui ont des poussées avant les règles, des cachets d’antiandrogènes pourraient être efficaces.
-
Anti-TNF : Ces médicaments font partie de nouvelles classes de médicaments appelés « traitements biologiques ». Ils sont administrés par injections intraveineuses ou intramusculaires. Ils diminuent les réactions immunitaires anormalement élevées dans les maladies inflammatoires. Dans l’hidrosadénite suppurée, ils ont été étudiés dans les cas sévères sans montrer une efficacité significative. Ils devraient être réservés aux cas résistants aux traitements classiques.
-
Traitement immunosuppresseur : Si la maladie est sévère, des traitements immunosuppresseurs plus puissants sont alors utilisés. Ces traitements ont pour but de diminuer la réaction inflammatoire des patients. Ils doivent être utilisés avec grande précaution et leur bénéfice devrait être pesé contre leurs potentiels effets indésirables. Ces traitements comprennent des médicaments par voie orale (cachets) comme les corticostéroïdes, la ciclosporine, le tacrolimus, le mycophenolate mofetil et d’autres.
Traitement des cas résistants :
-
L’écoulement permanent de pus ou l’infection persistante dans un même endroit indiquent en général que les traitements médicaux cités ci-dessus ne seront pas efficaces. La chirurgie est alors nécessaire, soit pour enlever de petites zones cutanées où l’inflammation est récurrente, soit des procédures plus larges pour enlever la totalité des zones à glandes apocrines affectées.
- D’autres méthodes de traitement incluent la cryothérapie (ablation par le froid à l’aide de l’azote liquide), la photothérapie dynamique et le laser ablatif. Aucune de ces méthodes n’a fait preuve de son efficacité.
Mesures d’hygiène (que pourrais-je faire pour aider ?)
-
Se laver à l’aide de savons antiseptiques ou faire des bains en ajoutant des antiseptiques.
-
Eviter les vêtements serrés et collants.
-
Arrêter de fumer.
-
Gérer le stress.
-
Perdre du poids.
Impact de l’hidrosadénite suppurée sur la qualité de vie
Mots à connaître
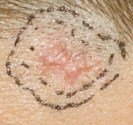
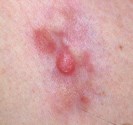
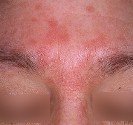
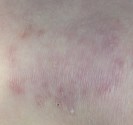
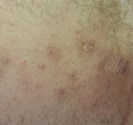
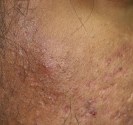
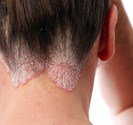
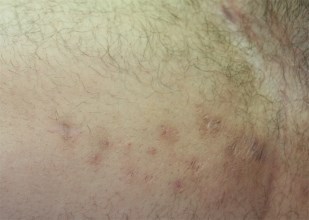
Photographies
 |
 |
|
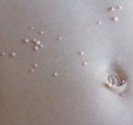
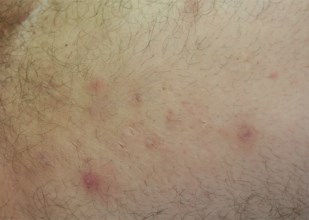
Hidrosadénite : lésions situés dans l’aine
|
Hidrosadénite : lésions situés dans l’aine
|
 |
 |
|
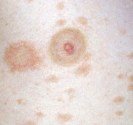
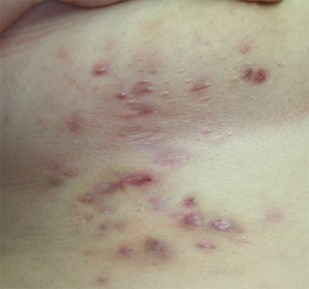
Hidrosadénite : lésions sous mammaires
|
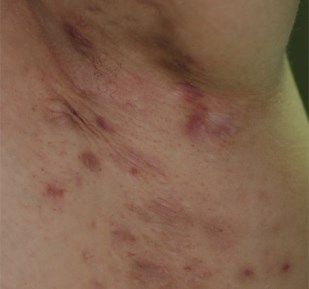
Hidrosadénite : lésions des aisselles
|
Bibliographie
L. Martin: Pathologie non tumorale des glandes sudorales. JH Saurat, JM Lachapelle, D Lipsker, L Thomas.
Hidradenitis suppurativa. British Association of Dermatologists patient information leaflet. (2004, mise à jour mai 2011).
J. Revuz : Hidrosadénite suppurée (maladie de Verneuil). Thérapeutique dermatologique (2011).
Pour plus d’informations
Association française pour la recherche sur l’hidrosadénite
Hidradenite suppurée -Fiche pratique d’ Orphanet
Hidradenitis suppurativa :Fiche pratique en anglais par Medscape
Hidradenitis suppurativa : Fiche pratique en anglais par DermNet NZ