Sommaire
- Qu’est-ce que l’acné et les cicatrices d’acné ?
- Qu’est-ce qui provoque la maladie de l’acné ?
- Quels sont les sujets à risque ?
- Quels sont les symptômes de l’acné ?
- Comment diagnostiquer l’acné ?
- Quelles affections peuvent être confondues avec l’acné ?
- Quelle est l’évolution de l’acné ?
- Quel est le traitement de l’acné ?
- Traitement des marques et des cicatrices d’acné
- Quel sont les soins cosmétiques au cours de l’acné ?
Qu’est-ce que l’acné et les cicatrices d’acné ?
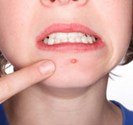
L’acné est une maladie de peau qui provoque la peau grasse, de petits kystes, des boutons rouges et des têtes blanches chez la plupart des adolescents. L’acné entraîne une inflammation (rougeur, pus, douleur) prolongée de l’orifice du poil (orifice pilosébacé).
L’acné se caractérise par une peau grasse et plusieurs types de boutons souvent associés. On distingue les lésions rétentionnelles (comédon ouvert ou point noir et comédon fermé ou microkyste), les lésions inflammatoires (papule ou bouton rouge, pustule ou tête blanche et volumineux boutons rouges douloureux ou nodules), les kystes et les marques ou cicatrices qui peuvent être temporaires ou définitives. L’affection débute le plus souvent à l’adolescence et prend fin la plupart du temps avant l’âge de 25 ans.
Qu’est-ce qui provoque la maladie de l’acné ?
L’acné est souvent familiale et s’associe à la peau grasse, elle débute par l’obstruction de l’orifice du poil et de la glande sébacée. Un bouchon corné obstrue l’orifice du poil, il produit un microcomédon puis un microkyste. Les bactéries qui prolifèrent dans le follicule (propionibacterium acnes) libèrent des substances qui provoquent l’inflammation du microkyste et entraînent un bouton rouge et une tête blanche.
On reconnait donc plusieurs facteurs importants dans le développement de l’acné :
– L’augmentation de la production de sébum est responsable d’une peau grasse, celle-ci est essentiellement sous la dépendance des hormones mâles (androgènes) chez l’homme et chez la femme. On pense que la glande sébacée est trop sensible aux androgènes qu’elle peut d’ailleurs synthétiser.
– L’obstruction de l’orifice du poil par un bouchon corné provoque les lésions rétentionnelles (microcomédon puis comédons ouverts ou points noirs et comédons fermés qui forment de petits grains couleur chair ou microkystes). Plusieurs facteurs influencent l’obstruction du follicule pilosébacé comme la composition du sébum, le taux des hormones mâles, les bactéries et des substances produites par les cellules de la peau (cytokines).
– Il existe une anomalie de la flore microbienne (microbes vivant normalement sur la peau). Le proprionibacterium acnes joue un rôle essentiel et favorise la survenue de boutons rouges à partir du comédon, mais l’acné n’est pas une infection provoquée par ces bactéries.
– L’inflammation provoque les papules ou boutons rouges, les pustules ou têtes blanches et les volumineux boutons rouges douloureux ou nodules. L’inflammation est provoquée par des substances fabriquées par les bactéries et peut-être aussi par des acides gras provenant du sébum.
– Les facteurs familiaux jouent aussi un rôle dans le développement de l’acné. Les adolescents porteurs d’acné ont un de leur parent qui présente de l’acné dans presque un cas sur deux (45%) alors que les parents de ceux qui ne présentent pas d’acné ne sont touchés par cette affection qu’environ une fois sur dix (8%).
– L’acné est influencée par les d’hormones mâles mais elle est rarement provoquée par un dérèglement ou une maladie des glandes endocrines (syndrome des ovaires polykystiques chez la femme, déficit congénital en 21 hydroxylase ou affection plus rare). Il s’agit plus probablement d’une hypersensibilité de la glande sébacé aux hormones mâles.
– Certaines formes particulières d’acné ont des causes spécifiques. L’acné du nouveau-né est induite par le passage des hormones maternelles dans le sang du nouveau-né, l’acné induite est provoquée par la prise de médicaments (pilule, cortisone, antiépileptiques…) ou de toxiques, une exposition aux ultraviolets, l’acné cosmétique est provoquée par l’application de crèmes comédogènes.
Quels sont les sujets à risque ?
On considère que la plupart des adolescents sont touchés par l’acné, 95% des garçons et 83% des filles sont plus ou moins affectés. Une acné importante qui nécessite le recours du médecin est plus rare, elle touche environ un patient sur cinq. Les facteurs familiaux sont prédisposants. Si l’acné touche surtout l’adolescent, elle n’est pas rare chez l’adulte (acné tardive).
Un excès d’hormone mâle est en cause chez certaines femmes qui présentent aussi des règles irrégulières, une pilosité excessive (hirsutisme), et une chute de cheveux (alopécie). Un bilan hormonal et une échographie des ovaires permettent de mettre ces cas en évidence (syndrome des ovaires polykystiques, déficit congénital en 21 hydroxylase).
Certaines formes d’acné sont particulières au nouveau-né (acné néonatale), provoquées par la prise de médicaments (acné induite), l’exposition aux ultraviolets ou l’application de cosmétiques comédogènes (acné cosmétique).
Quels sont les symptômes de l’acné ?
L’acné comporte plusieurs types de manifestations, elle prédomine au visage (99%), au dos (70%) et au niveau du thorax (15%).
Peau grasse ou hyperséborrhée – La peau grasse accompagne toujours l’acné, elle peut être modérée ou très gênante.
Lésions rétentionnelles – Ces lésions témoignent de l’obstruction du follicule du poil et précèdent souvent la survenue des boutons rouges. Les lésions rétentionnelles prédominent au milieu du visage (front, nez, menton) ou zone T et peuvent s’étendre à la partie haute du dos et du thorax. Certaines acnés comportent surtout des lésions rétentionnelles dont la prise en charge inadaptée est un facteur d’échec du traitement.
– Comédon fermé : ils forment de petites élevures couleur chair que l’on observe mieux à jour frisant ou lorsque l’on tend la peau légèrement entre deux doigts.- Comédon ouvert ou point noir : tout le monde les reconnait facilement, ils représentent un autre stade du comédon qui s’ouvrent à la peau par l’orifice du poil. Le contact du comédon avec l’air provoque sa coloration noire, conséquence d’un processus d’oxydation.
Lésions inflammatoires
– Papules : elles forment des taches rouges surélevées
– Pustules : elles se traduisent par des têtes blanches qui surmontent des papules inflammatoires
– Nodules : Ils forment de gros boutons rouges et douloureux.
Les kystes
Les kystes forment des boutons sous la peau de couleur chair dont la pression laisse sortir une substance blanchâtre, épaisse et malodorante.
Lésions séquellaires
Les marques temporaires s’effacent progressivement après quelques mois (3 à 12) alors que les marques définitives, persistent mais peuvent être atténuées par des traitements adaptés.
– Marques temporaires. Taches rouges : les papules et les têtes blanches laissent des taches rouges qui persistent souvent plusieurs mois après leur disparition. Taches brunes : les patients à peau mate ou colorée développent fréquemment des taches colorées qui persistent des mois après la disparition des papules d’acné.
– Cicatrices définitives. Taches blanches : ces taches ont une surface un peu froissée (elastolyse périfolliculaire), elles sont parfois nombreuses au niveau du dos ou du thorax. Cicatrices déprimées : elles sont parfois larges mais peu profondes à bords arrondis ou bien petites, profondes à bords abrupts (cicatrices en pic à glace). Cicatrices en relief (chéloïdes) : elles forment des boutons durs et surélevés préférentiellement situés au niveau des mandibules, du haut du dos ou du thorax.
Comment diagnostiquer l’acné ?
Le diagnostic d’acné est simple, les patients ou leur entourage identifient le plus souvent la nature de l’affection. Le dermatologue est le médecin le plus adapté pour faire ce diagnostic qui lui pose rarement problème. L’interrogatoire permet de s’assurer qu’il n’existe pas de facteurs déclenchants (exposition solaire ou ultraviolette), de prise médicamenteuse, d’utilisation de crème comédogène ou d’anomalie hormonale.
Quelles affections peuvent être confondues avec l’acné ?
Certaines affections peuvent ressembler à l’acné et parfois être confondues avec elle.
Rosacée : elle touche les adultes et provoque des boutons rouges et des têtes blanches identiques à celles que l’on observe au cours de l’acné, mais elle s’accompagne de rougeurs (couperose, érythrose) et parfois de bouffées de chaleur. La rosacée peut s’accompagner d’une atteinte oculaire et se compliquer d’un épaississement de la peau du nez (rhynophyma).
Folliculites : elles forment de multiples boutons rouges et têtes blanches qui sont la conséquence d’une infection superficielle de l’orifice du poil. Il en existe plusieurs variétés. Certaines prédominent au niveau du pourtour de la bouche (dermite péri-orale), elles peuvent être secondaires à l’application d’une crème à la cortisone ou à la prolifération d’un parasite (démodécidose). La contamination d’un germe au cours du rasage provoque parfois des folliculites bactériennes (staphylocoques). La prise d’antibiotique au long cours peut induire des folliculites du tronc (folliculites à Gram négatifs) dont le traitement est délicat. La prolifération de champignons peut aussi entraîner des folliculites, il peut s’agir de Malassezia furfur généralement responsable du pityriasis versicolor ou rarement du Candida albicans.
Pseudo-folliculites de la barbe : elles sont fréquentes chez les sujets à peau colorée. elles se traduisent par des boutons rouges autour de poils de barbe incarnés.
Elastolyse à kystes et à comédons (maladie de Favre et Racouchaud) : cette affection touche les adultes qui ont été trop exposés à la lumière et au soleil, elle se présente sous forme de microkystes et de points noirs situés autour des yeux. La peau est épaisse et jaunâtre et présente des rides profondes.
Hidrosanédite (maladie de Verneuil) : cette affection chronique et invalidante entraîne des nodules rouges et douloureux dans l’aine, les aisselles et sous les fesses.
Autres affections posant très rarement un problème de diagnostic avec l’acné : milium, verrues planes, sclérose tubéreuse de Bourneville, lupus érythémateux, maladie de Behcet, sarcoïdose, syphilis.
Quelle est l’évolution de l’acné ?
L’acné est une affection qui se prolonge le plus souvent pendant plusieurs années, en moyenne pendant 4 à 6 ans, mais parfois plus longtemps. L’acné persistante à l’âge adulte n’est pas rare, surtout chez les femmes.
Quel est le traitement de l’acné ?
L’acné intérfère avec la qualité de vie et doit donc être prise au sérieux et traitée efficacement. Le dermatologue dispose d’un arsenal très efficace, mais un traitement prolongé et un suivi régulier sont toujours nécessaires pour obtenir des résultats satisfaisants.
Quelles sont nos possibilités
• Les Traitements locaux
– Traitement des lésions rétentionnelles (microkystes)
Nettoyage de peau : le nettoyage de peau dermatologique est indispensable au traitement de l’acné ou prédomine les microkystes (acné microkystique). S’il existe des microkystes, un nettoyage de peau dermatologique est nécessaire avant de débuter un traitement par isotrétinoïne. Le nettoyage de peau réalisé par le dermatologue comporte une microincision de la surface de la peau puis une extraction des comédons. Cet acte est un peu douloureux, mais les efforts sont récompensés par un résultat plus rapide et plus complet.
Rétinoïdes : ils luttent contre les comédons, c’est donc la base du traitement de l’acné car il existe toujours une obstruction des follicules pilo-sébacés. Ils sont essentiels au traitement des acnés kystiques. On trouve la trétinoïne (Locacid®, Kétrel®, Rétacnyl®, Effederm®), l’isotrétinoïne (Roaccutane gel®, antibiotrex®) et l’adapalène (Différine® crème et gel). Le dermatologue utilise la trétinoïne entre 0,025 et 0,05% et l’adapalène qui s’attaque aussi aux lésions inflammatoires. Ces produits sont toujours irritants et doivent être appliqués avec précaution. L’application soit se faire le soir à distance de la toilette (respecter au moins un délai d’une heure après le lavage). Il faut appliquer très peu de produit et l’étaler sur l’ensemble du visage sans frotter la peau. Il faut éviter les zones sensibles (pourtour des yeux et de la bouche, cou). Il est toujours préférable de débuter le traitement un jour sur deux (surtout avec la trétinoine à 0,05% ou si l’on utilise parallèlement le péroxyde de benzoyle). L’application d’une crème hydratante est indispensable le matin, surtout en début de traitement. Enfin, il faut examiner sa peau avant chaque application et suspendre le traitement quelques jours (1 à 4) si la peau devient rouge, pèle ou s’il on a des sensations de brulures. Lorsque l’on supporte bien le produit un jour sur deux, il est possible de l’appliquer quotidiennement, mais on hésitera pas à stopper temporairement le traitement si des irritations apparaissent. Le traitement par rétinoïde s’associe souvent au péroxyde de benzoyle et/ou à un traitement antibiotique local ou général. Les rétinoïdes fragilisent la peau au soleil. Il faut donc utiliser un écran solaire le matin. Ce traitement est contre indiqué pendant la grossesse et l’allaitement.
Acide azélaïque (Skinoren®) : l’acide azélaïque est efficace sur les lésions rétentionnelles mais aussi sur les lésions inflammatoires. Ce traitement s’applique deux fois par jour, il est modérément irritant. Ce traitement n’est pas beaucoup utilisé en France, car il n’est pas pris en charge par l’assurance maladie.
Acides de fruits : les crèmes aux acides de fruits (15%) peuvent parfois être associées aux rétinoïdes. Leur application provoque toujours des picotements sans gravité et de courte durée. Les peelings à l’acide glycolique (20 à 70%) complétent parfois efficacement les nettoyages de peau. Le traitement par les acides de fruits est un traitement cosmétique de complément.
Préparation à la résorcine salycilée : ces préparations ancestrales réagissent au soleil. Elles sont parfois irremplaçables chez les patients qui ne tolèrent pas les rétinoïdes locaux. Ce traitement est contre indiqué pendant la grossesse et l’allaitement.
– Traitement des lésions inflammatoires (boutons rouges)
Peroxyde de Benzoyle : le péroxyde de benzoyle existe en savon (Pannoxyl pain®), en crème et gel (Brévoxyl®, Cutacnyl®, Eclaran®, Pannogel®, Pannoxyl®, Effacné®). Les concentrations des produits varient de 2,5 à 10%. Le Peroxyde de benzoyle est un peu irritant , mais très efficace sur les lésions rouges inflammatoires. Nous recommandons de l’utiliser sans frotter, uniquement sur les bottons rouges. Le péroxyde de benzoyle décolore les vêtements définitivement (comme l’eau de javel), il faut donc faire très attention lors de son application, nous recommandons son utilisation le soir avec une lingerie de couleur blanche. Le traitement par péroxyde de benzoyle s’associe parfois aux rétinoïdes et/ou à un traitement antibiotique local ou général. Le péroxyde de benzoyle peut réagir au soleil. Il faut donc l’appliquer le soir et utiliser un écran solaire le matin.
Antibiotiques locaux : On peut utiliser l’érythromycine (Eryfluid®, Stimycine®, Erythrogel®) en gel ou en lotion ou la clindamycine (Dalacine T topic®). Ces produits contiennent de l’alcool et/ou du propylène glycol qui sont irritants. Le traitement antibiotique local s’associe parfois au traitement par rétinoïdes et/ou péroxyde Benzoyle à un traitement ou général.
Rétinoïdes : ils sont surtout efficaces sur les lésions rétentionnelles, on trouve la trétinoïne, l’isotrétinoïne et l’adapalène qui lutte parallèlement contre les lésions inflammatoires.
Acide azélaïque (skinoren®) : l’acide azélaïque est efficace sur les lésions rétentionnelles mais aussi sur les lésions inflammatoires. Ce traitement s’applique deux fois par jour, il est modérément irritant.
Dermocorticoide: le dermatologue spécialisé prescrit parfois très ponctuellement des crèmes cortisonées fortes qui peuvent aider à diminuer l’inflammation d’un gros kyste douloureux. Il ne s’agit pas d’un traitement de l’acné à proprement parler.
Traitements par les lasers et les lampes
Les lasers diode à 1450nm (smoothbeam Candela®) est parfois utilisé pour réduire les lésions inflammatoires de l’acné si l’on ne veut pas utiliser les antibiotiques. Le laser à colorant pulsé, permet aussi de réduire les lésions inflammatoires rouges. Le traitement par laser doit être répété une fois par semaine pendant plusieurs semaines afin de donner des résultats durables.
Diodes electroluminescentes (LED) : les lumières bleues (415 nm) et rouges (632 nm) peuvent être utiles au traitement des lésions inflammatoires de l’acné si l’on veut éviter les antibiotiques (grossesse par ex). Les traitements par laser et lampes doivent être répétés plusieurs fois par semaine pendant plusieurs semaines afin de donner des résultats prolongés.
Phothérapie dynamique : les lumières bleues et rouges peuvent être utilisées en conjonction avec un liquide photosensibilisant (Acide aminolévulinique) pour traiter les lésions inflammatoires de l’acné. Ce traitement n’est pas encore validé en France.
• Traitements par voie orale
Antibiotiques
Un traitement antibiotique prolongé est souvent nécessaire à la prise en charge de l’acné. Le dermatologue a le choix entre les tétracyclines (doxycycline, lymécycline, minocycline) et l’érythromycine, on utilise plus rarement les sulfamides. L’acné n’est pas une infection, mais ces antibiotiques luttent efficacement contre l’inflammation. Les tétracyclines
peuvent entraîner des troubles digestifs (nausées, vomissements), elles doivent être absorbées avec un grand verre d’eau, au moins deux heures avant le coucher pour éviter une ulcération de l’oesophage. Les tétracyclines réagissent au soleil, il faut donc utiliser un écran total toutes les deux heures et ne pas faire de bain de soleil. La survenue d’une allergie cutanée (urticaire) est possible. Les tétracyclines peuvent aussi entraîner d’autres complications très rares (troubles endocriniens, cutanés, hématologiques, musculo-squelettiques, neurologiques, des troubles du système immunitaire, un syndrome d’hypersensibilité, un syndrome lupique ou une pseudo maladie sérique). Les tétracyclines ne doivent pas être utilisées pendant la grossesse ni chez l’enfant de moins de 8 ans (risque de coloration de l’émail dentaire).
– Résumé des caractéristiques de la doxycycline par l’agence française de sécurité sanitaire des produits de santé
Gluconate de zinc (Rubozinc®)
Son efficacité est modeste. Son utilité est limitée aux acnés légères, en complément des traitements locaux. La posologie est de deux gélules par jour le matin à jeun pendant trois mois puis d’une par jour.
Isotrétinoine (Curancé®, Procuta®, Contracné®, Isotrétinoïne Teva®)
| La lecture des effets secondaires de ce médicament peut vous inquiéter, les effets secondaires graves de l’isotrétinoïne sont rares alors que ses effets indésirables bénins sont fréquents, mais faciles à prendre en charge. La connaissance des effets secondaires ne doit pas vous dissuader d’un traitement si celui-ci est justifié par une acné sévère, il faut néanmoins suivre scrupuleusement les indications de votre dermatologue et bien réaliser le suivi nécessaire. La contraception et son suivi doivent être stricte. |
Un traitement par isotrétinoïne est souvent nécessaire si l’acné est sévère, si elle résiste aux traitements antibiotiques bien conduits pendant au moins trois mois ou perdure à l’âge adulte. L’isotretinoine diminue la production de sébum de 70% et normalise la kératinisation épidermique, elle est anti inflammatoire et réduit la prolifération de propioni bacterium acnes. La prescription d’isotrétinoïne est très réglementée car le médicament peut entraîner des malformations du foetus chez une femme qui le prendrait pendant une grossesse. La contraception est obligatoire chez la femme pendant le traitement par isotrétinoïne, elle doit débuter un mois avant le début du traitement et se poursuivre au moins un mois après. Un contrôle de l’absence de grossesse par un test sanguin mensuel est indispensable, il doit être fait au maximum trois jours avant la prescription et sept jours avant la délivrance du produit. La patiente doit signer un formulaire de consentement éclairé et être à même de bien comprendre les informations délivrées par le dermatologue. S’il existe des microkystes, un nettoyage de peau dermatologique est nécessaire avant de débuter un traitement par isotrétinoïne, leur présence entraîne une aggravation en début de traitement, elle peut être éventuellement sévère. Le traitement peut rarement entraîner des complications au niveau cutané, oculaire, osseux, hépatique, rénal, allergique, métabolique, neurologique, psychiatrique (voir notice isotrétinoïne). L’ isotrétinoïne comporte des effets indésirables obligatoires, ils sont en général facilement pris en charge par des mesures simples que vous indiquera votre dermatologue (votre traitement par isotrétinoïne). Le roaccutane provoque un dessèchement de la peau et des muqueuses qui doit être pris en charge par des crèmes adaptées (votre traitement par isotrétinoïne). Un suivi médical régulier est indispensable (tous les mois chez les femmes, tous les trois mois chez les hommes). Il faut faire une prise de sang avant le début du traitement puis un mois après et ensuite tous les mois chez les femmes et tous les trois mois chez les hommes.
Le traitement par roaccutane en Bref
Dosage et posologie du isotrétinoïne : la dose quotidienne de roaccutane que vous prescrit votre médecin dépend de plusieurs facteurs, elle peut varier de 20 à 100 mg par jour en fonction du type et de l’importance de votre acné, de votre poids et peut être différente pour un deuxième ou un troisième traitement. La dose usuelle est de 0,5 mg par kilogramme de poids corporel soit 35 mg par jour pour un adulte de 70 kg.
Durée du traitement par isotrétinoïne : la durée du traitement dépend de votre acné et de la dose qui vous est prescrite car le dermatologue cherche à obtenir une dose totale (pour tout le traitement) variant entre 120 et 150 mg par kilogramme de poids corporel. Il faut en général compter 8 à 12 mois de traitement.
Les effets indésirables et les complications du isotrétinoïne : La tératogénicité (risque de malformation du fœtus en cas de prise pendant une grossesse) doit être évitée par un suivi très strict. L’isotrétinoïne entraîne souvent des effets indésirables bénins, mais peut provoquer de nombreuses complications qui sont heureusement rares ou très rares (notice du isotrétinoïne). Les effets indésirables bénins sont souvent proportionnels à la dose et peuvent être pris en charges par une réduction de celle ci et/ou des soins adaptés, ils n’obligent que rarement à l’interruption du traitement. La peau sèche et sa fragilisation nécessitent toujours l’utilisation d’un stick à lèvre hydratant, d’une crème hydratante pour le visage et le corps et d’un écran solaire. Il faut parfois mettre une crème grasse sur la muqueuse narinaire et des larmes artificielles dans les yeux. Le port des lentilles n’est pas toujours possible pendant le traitement (elle dépend de l’abondance de vos larmes). L’exposition solaire est contre-indiquée, il faut appliquer un écran solaire toutes les deux heures si le climat est ensoleillé. Il est possible de se baigner à la mer si le bain ne dure pas plus de trente minutes et si l’on applique l’écran auparavant, il n’est pas possible d’envisager des activités prolongées en plein soleil pendant le traitement Il faut attendre six mois à une année après le traitement par isotrétinoïne avant d’envisager un traitement laser (épilation, rougeurs), une intervention chirurgicale sur la peau ou une correction des cicatrices (dermabrasion, relissage).
Effets indésirables très fréquents (1/10) : oeil (blépharite, conjonctivite, sécheresse oculaire, irritation oculaire), sang (anémie, augmentation de la vitesse de sédimentation, thrombopénie, thrombocythémie), foie (élévation des transaminases), peau [chéilite, dermites, sécheresse de la peau, desquamation localisée, prurit, éruption érythémateuse, fragilité cutanée (lésions dues aux frottements)], articulations et muscles (arthralgies, myalgies, douleurs dorsales notamment chez les adolescents), métabolisme (élévation des triglycérides sanguins, diminution des HDL circulantes).
Effets indésirables fréquents (1/100) : Sang (neutropénie), système nerveux (céphalées), troubles respiratoires (épistaxis, sécheresse, rhinopharyngite), investigations (élévation du cholestérol sanguin, élévation de la glycémie, hématurie, protéinurie).
Les
effets indésirables rares (1/1000-1:10000) ou très rares (1/100000) : acné fulminante, alopécie, arthrite, bronchospasme, cataracte, colite, convulsions, dépression, diabète, glomérulonéphrite, hémorragie digestive, hépatite, hyperostose, infection, lymphadénopathie, opacités cornéennes, pancréatite, vascularite (notice du isotrétinoïne).
On a récemment insisté sur la possibilité de troubles de l’humeur et sur l’aggravation de pathologies psychiatriques. il s’agit d’effets secondaires rares ou très rares. Il existe des cas de suicides qui soulèvent une émotion et des questions légitimes. Il est évident que ces éléments doivent être étudiés avec grand soin, mais il n’existe à ce jour aucun lien démontré entre isotrétinoïne et suicide au plan de la population. Il est demandé aux médecins d’avoir une vigilance particulière, les recommandations de l’Afssaps à ce suje tsont les suivantes :
| « avant de débuter le traitement, tous les patients, hommes et femmes, doivent :
– être informés sur le risque éventuel de survenue de troubles psychiatriques. Une discussion sur les difficultés psychologiques possibles au cours de l’acné et/ou de son traitement doit avoir lieu avec les parents des patients mineurs, – faire part de leurs antécédents personnels et familiaux de troubles psychiatriques. Pendant et après l’arrêt du traitement, les patients doivent : – informer leur médecin de tout changement d’humeur ou de comportement. – Il est recommandé de porter une attention particulière aux patients présentant des antécédents de dépression et de surveiller des éventuels signes de dépression chez tous les patients avec recours à un traitement approprié si nécessaire. L’interruption de l’isotrétinoïne peut cependant être insuffisante pour maîtriser les symptômes et un bilan psychiatrique ou psychologique complémentaire peut alors être nécessaire. » |
Le suivi du traitement par isotrétinoïne : Bilan sanguin avant le début du traitement, après un mois de traitement puis tous les mois chez les femmes et tous les trois mois chez les hommes. Consultation de suivi mensuelle chez les femmes, trimestrielle chez les hommes. Un carnet de suivi est délivré par le médecin, il permet de marquer chaque prescription et le résultats des tests de grossesse, il est indispensable à la délivrance du médicament par le pharmacien.
Notices d’information sur l’isotrétinoine
– Résumé des caractéristiques du produit par l’agence française de sécurité sanitaire des produits de santé
– Notice duRoaccutane® par le laboratoire Roche
– Formulaire d’accord de soin et de contraception par l’agence française de sécurité sanitaire des produits de santé
– Votre traitement par isotrétinoïne, par le Docteur Abimelec.
– Carnet de la patiente par l’Afssaps
Traitement hormonaux
Le traitement hormonal de l’acné est très important chez la femme. Il permet souvent d’éviter un traitement par isotrétinoïne, évite la récidive de l’acné à l’arrêt des traitements et débarrasser les femmes d’une acné tardive souvent gênante. Le dermatologue ou le gynécologue recommande souvent un traitement hormonal qui contient un estrogène et un progestatif antihormone mâle (Diane®, Bellara®, Jasmine®, Jasminelle®) parfois en association à un traitement antiandrogène complémentaire (acétate de cyprotérone®). Ces traitements permettent par la même occasion une contraception efficace. C’est le gynécologue qui prescrit initialement la pilule qui s’assure de l’absence de contre indication et réalise le suivit de ce traitement (examen clinique, prise de sang, frottis). Ces traitements hormonaux ont les mêmes inconvénients que la prise d’une pilule, ils sont contre indiqués en cas d’antécédents vasculaires ou de facteurs de risques cardiovasculaires, de diabète, de porphyrie, de maladie du foie ou de cancer de la sphère génitale.
De nombreux contraceptifs aggravent l’acné, en particulier ceux qui contiennent des dérivés de la nortestostérone (adépal®, minidril®, trinordiol®, ludeal®, microval®, mirena®).
L’interruption d’une contraception est souvent l’occasion d’une poussée d’acné chez une femme dont les poussées s’étaient amendées.
Quels traitements en fonction de votre forme d’acné ?
Avant d’envisager la mise en route d’un traitement, il faut éliminer les facteurs qui peuvent provoquer ou aggraver l’acné : exposition aux ultraviolets, crèmes comédogènes, pilules stimulant l’acné, médicaments inducteurs, dysfonctionnement hormonal. Il faut aussi rechercher les facteurs déclenchants comme une exposition au soleil ou en cabine trois semaines avant (retour de vacances), l’arrêt d’une pilule trois mois avant ou l’utilisation d’une nouvelle crème achetée en parfumerie.
L’acné légère est prise en charge par les traitements locaux (antibiotiques, peroxyde de benzoyle et/ou rétinoïdes), l’acné modérée nécessite de plus la prise d’antibiotiques par voie orale (tétracyclines, érythromycine) alors que l’acné sévère implique presque toujours la prise d’isotrétinoïne. Par ailleurs, la réalisation de nettoyages de peau dermatologiques est souvent indispensable pour accélérer la guérison des acnés microkystiques. Le recours au laser et à la photothérapie dynamique est rarement indispensable mais peut être utile chez certains patients qui ne désirent pas prendre d’antibiotiques par voie orale.
En dehors de l’isotrétinoïne, un traitement local et général ne donne que peu de résultats après un mois, on peut compter sur 20% d’amélioration après deux mois, 60% à 6 mois et 80% à 8 mois. L’isotrétinoine donne une amélioration plus rapide et plus complète, on peut escompter 80% d’amélioration après 4 mois de traitement d’une acné du visage alors qu’il faut compter 6 mois pour une acné du dos. On obtient en général 100% d’amélioration après 6 à 8 mois de traitement.
|
Acné
légère |
Acné modérée
|
Acné
sévère |
Acné tardive
femme |
Acné tardive
homme |
|
| Traitement local |
+++
|
++
|
|||
| Antibiotiques généraux |
++
|
+++
|
|||
| Isotrétinoïne |
+++
|
Si nécessaire
|
+++
|
||
| Traitement hormonal |
A discuter chez la femme
|
Contraception obligatoire chez la femme
|
+++
|
Cas particuliers
Acné du nouveauné : elle disparaît toute seule et ne nécessite aucun traitement.
Acné débutante du petit enfant : elle bénéficie de cosmétiques anti acné comme le diacnéal, sébium AKN, expholiac et de crèmes aux alpha hydroxyacides comme neostrata crème 15 AHAou exostrate
Acné excoriée : il s’agit d’une acné banale associée à des marques de grattages, les boutons sont « arrachés » dès qu’ils pointent et on observe des plaies, des croûtes et des cicatrices. Cette acné survient souvent chez des femmes qui sont anxieuses et ne supportent pas leurs boutons. Il faut envisager un traitement énergique de l’acné et parfois un soutien psychologique associé.
Acné de la femme enceinte : La plupart des traitements sont contre indiqués, particulièrement l’isotrétinoïne. Peuvent être utilisés sans risque : l’Erythromycine locale ou par voie générale, l’acide glycolique en crème ou en lotion (15%). Il n’existe pas de preuve de l’innocuité des rétinoïdes locaux (trétinoïne, adapalène), du péroxyde de benzoyle, de la clindamycine locale. Les tétracyclines sont contre indiquées.
Acnés induites
L’acné peut être provoquée par des cosmétiques, des médicaments, le soleil et les ultraviolets (la poussée d’acné au retour de vacances) ou des toxiques.
Certaines crèmes dites comédogènes provoquent de l’acné après plusieurs semaines d’application, c’est la raison pour laquelle il faut éviter d’utiliser les crèmes de parfumeries et celles commercialisées par de petites marques peu connues. Il faut privilégier les grandes marques de dermocosmétiques vendues en pharmacies et parapharmacies.
Le premier traitement de l’acné induite est l’arrêt du produit incriminé, il faut néanmoins mettre en route un traitement spécifique en fonction du type de cette acné qui est souvent rétentionnelle (kystes).
Médicaments et substances qui peuvent provoquer de l’acné
|
Contraceptif
Pilule Implant Stérilet |
Hormones
|
Antidépresseurs |
Antiépileptiques
|
Autres médicaments |
| Adépal Enidrel Enovid Implanon Minidril Miréna Ortho- Novum Planor Stédiril Trentovlane Triella |
Cortisone Androgènes DHEA |
Lithium
Phénothiazine Halopéridol |
Hydantoïnes
Phénobarbital Triméthadione |
Vitamine
B12 Brome Ciclosporine Azathioprine Sels d’or Anti- tuberculeux Anti EGF |
Autres substances et rayonnements susceptibles d’induire de l’acné
Toxiques: Chlore, Brome (sirops, cordarone)
Rayons : rayons ultraviolets & soleil, Rayons X
Cosmétiques dits comédogènes (se méfier des marques peu connues, des cosmétiques spécifiques pour peau noire ou métissées vendus en magasins spécialisés ou des cosmétiques vendus en parfumeries et instituts de beautés)
Huiles : Huiles industrielles, Huile de cade
Traitement des marques et des cicatrices d’acné
Relèvement des cicatrices d’acné
C’est un préalable nécessaire au relissage de cicatrices profondes. Le dematologue « relève » la cicatrice arrondie avec un bistouri circulaire. On peut réaliser une dermabrasion ou un relissage quelques semaines après.
Dermabrasion des cicatrices d’acné
La dermabrasion est une technique ancestrale dont les résultats sont éprouvés. On peut espérer 30 à 40% de résultats sur des cicatrices modérément profondes. Cette technique n’est plus guère pratiquée depuis l’avènement des lasers. La dermabrasion est en général réalisée sous anesthésie générale parfois locale. Le praticien dermatologue ou chirurgien plasticien utilise une fraise qui « ponce » la peau jusqu’au derme superficiel ou moyen. Il faut compter dix jours d’arrêt de travail et trois mois de rougeurs. le coût de cette intervention est de l’ordre de 1500 à 2500€. Il faut se protéger du soleil au moins six mois après l’intervention. Il existe des risques de marques et de cicatrices pigmentées, dépigmentées ou en relief. Plusieurs séances sont parfois nécessaires.
Laser de relissage classique (CO2, Erbium-yag) pour traiter les cicatrices d’acné
Le laser de relissage (laser resurfacing)
permet de « lisser » les cicatrices qui ne sont pas trop profondes, ce traitement permet d’améilorer les « marques » mais les résultats sont imparfaits. Cette intervention chirurgicale est coûteuse (2000 à 4000€) et n’est pas dénuée de complications. Un arrêt de travail de dix jours est nécessaire, des rougeurs persistent pendant un à trois mois, il existe des risques de pigmentation (taches colorées), dépigmentations (marques décolorées) et de cicatrices pigmentées, dépigmentées ou en relief. Une revue médicale basée sur les preuves (Cochrane review : laser resurfacing for facial acne scars) conclut à l’absence d’évidence de ce traitement pour corriger les marques d’acné.
Lasers fractionnels pour éliminer les cicatrices d’acné
Les lasers dits fractionnels traitent la peau par petites zones espacées les unes des autres, cette technique permet une cicatrisation beaucoup plus rapide et diminue nettement les risques d’effets indésirables.
Lasers fractionnels non ablatifs (Fraxel™, Affirm™, Pixel™, Lux 1540 et 1440 ™) pour traiter les cicatrices d’acné
Les lasers fractionnels ablatifs ne détruisent pas la partie la plus superficielle de la peau d’où une cicatrisation très rapide.
Les lasers Fraxel™dopés par fibre (Fraxel re :store™ 1550 nm, Fraxel re :fine™ 1410nm) offrent une technique d’avant garde qui présente beaucoup d’avantages : arrêt de travail court (2 à 4 jours),
complications réduites (pigmentation, cicatrices), les résultats sont réels mais modérés, la technique est coûteuse (4-5 séances à 800€ la séance) et indolore grâce à une anesthésie locale par crème. On peut raisonnablement espérer 30 à 50% d’amélioration sur des cicatrices qui ne sont pas trop profondes, les cicatrices profondes doivent être préalablement traitées chirurgicalement (excisées ou relevées) pour être améliorées. Le système Fraxel™ (Reliant technology™) a inspiré plusieurs compagnies qui proposent des systèmes fractionnels dont les résultats (Affirm®, Pixel®, Lux 1540 et 1440 ™) varient en fonction des appareils.
 |
|
Technologie du laser fractionnel Fraxel™ – © Reliant Technology
|
Lasers fractionnels ablatifs pour corriger les cicatrices d’acné
Les lasers fractionnels ablatifs détruisent la partie la plus superficielle de la peau d’où une cicatrisation un peu plus longue.
Il s’agit de lasers CO2 (Fraxel™ re -pair™, Lumenis active Fx™, Deep Fx™, Total Fx™, Deka synchro HP™, Mixto) ou Erbium yag (Palomar Lux 2940™). Ces lasers fractionnels traitent la peau par petites zones espacées les unes des autres mais la portion superficielle de la peau est touchée, la cicatrisation est plus longue (5 à 8 jours), les résultats sont plus importants et il faut le plus souvent une seule séance de traitement. Néanmoins, les cicatrices profondes doivent être préalablement traitées chirurgicalement (excisées ou relevées) pour un résultat optimal.
|
Traitement de cicatrices d’acné par laser Fraxel® SR 1500 © Dr Abimelec- Paris
|
|
Avant traitement par laser fractionnel-Fraxel™ (en haut)
|
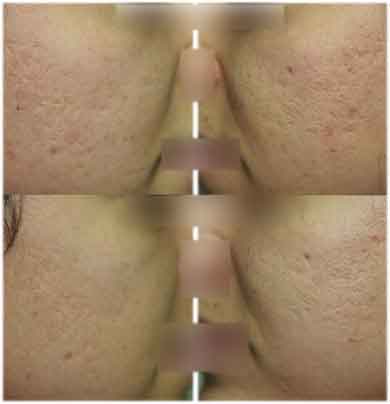 |
| Après 4 séances de traitement traitement par laser fractionnel-Fraxel™ SR 1500 (en bas) |
Quel sont les soins cosmétiques au cours de l’acné ?
Savons surgras, pains dermatologiques et syndets : ils réduisent les irritations induites par les savons classiques, les savons et gels spéciaux pour l’acné sont bien mais chers et n’offrent pas d’intérêt particulier par rapport à un pain surgras classique. Le savon de Marseille n’est pas recommandé, car il est dessèchant. Il faut éviter les savons antiseptiques.
Crème hydratante : il faut une crème hydratante plus ou moins grasse (selon le traitement) et non comédogène. Pour le visage :Innovance bioderma, Sébium (Bioderma), Hyséké conviennent pour un traitement moyennement irritant, Hydrance riche (Avène) et, Il est préférable d’acheter des produits dermocosmétiques (Avène, Bioderma, Roche-posay ) plutôt que des marques distribuées en parfumeries.
Crèmes matifiantes : elles ont peu d’intérêt. Les grands laboratoires de dermocosmétiques proposent : Sébium matifiante® (Bioderma), Cleanance® (Avène), Lysanel® (SVR), Borade® (Noviderm)
Shampooings : contrairement aux idées reçues, il faut se laver les cheveux quotidiennement, l’utilisation de shampooing anticheveux gras peut être nécessaire (Item alphacèdre®, Argéal®, Nodé G®, Sabal®) un jour sur deux ou tous les jours.
Lotions nettoyantes : elles permettent un nettoyage sans rinçage et sont utiles lorsque votre eau du robinet est irritante si elle est trop calcaire. Les lotions créaline (Bioderma), Sébium (Bioderma®) isothéliale (Noviderm), Avène ainsi que la plupart de celle des grands laboratoires dermocosmétiques sont recommandables.
Acides de fruits : L’acide glycolique peut représenter un apport complémentaire au traitement de l’acné.
Gommages : il n’ont aucun intérêt si vous êtes pris en charge par votre dermatologue, ils peuvent diminuer votre tolérance aux traitements prescrits.
Ecran solaire : l’acné est aggravée par le soleil qui réagit avec la plupart des traitements. Une protection solaire stricte est indispensable lors des traitements de l’acné. Il faut un écran total qui doit être renouvellé toutes les deux heures en cas de fort ensoleillement, les marques de dermocosmétiques ont des produits adaptés (Avène, Bioderma, Roche-posay …).
Quels sont les maquillages couvrants au cours de l’acné ?
Un maquillage couvrant est utile pour masquer les lésions. Il peut être utilisé avec les traitements mais il faut utiliser le maquillage une heure après l’application de celui-ci. Nous recommandons les produits dermocosmétiques comme le masque couvrance Avène®, Dermablend® Vichy, Unifiance® Roche posay et Covermark®.
Comment éviter les récidives ?
L’acné dure en général 4 à 6 ans, les traitements font disparaître les lésions, mais ne la guérissent pas. Les traitements doivent être poursuivis tant que dure l’acné. Un traitement local d’entretien (trétinöine, acide glycolique, antibiotique local) est souvent suffisant pour prévenir la récidive d’une acné modérée. Chez les femmes, on peut – éviter une récidive grâce à un traitement hormonal adapté (voir ci dessus traitement hormonal). L’isotrétinoïne ne guérit pas l’acné mais laisse souvent un répit de 12 à 36 mois qui permet à l’affection de s’éteindre prématurément, les acnés sévères nécessitent parfois deux à trois traitements par isotrétinoïne.
Quelles sont les perspectives d’avenir ?
Les cellules de la peau ont la capacité de transformer certaines graisses en hormone mâle (testostérone), stimulant ainsi la fabrication de sébum par la glande sébacée. De nouveaux traitements qui ralentissent cette transformation sont à l’étude, ils pourraient voir le jour dans un avenir proche.
La mise au point de nouveaux rétinoïdes d’action plus spécifique est en cours; ils provoqueraient moins d’irritations seraient donc mieux tolérés.
Questions fréquentes
Quel est le rôle de l’alimentation dans la survenue de l’acné ?Les études récentes semblent monter un lien entre les poussées d’acné et un apport excessif en sucres rapides (sucre, boissons sucrées, aliments sucrés). Certaines études évoquent aussi le rôle du lait et de ses dérivés, mais le lien semble faible et doit être précisé. Ces données doivent être confirmées par des études complémentaires. L’excès de sucres rapides n’est cependant pas une bonne chose- il faut donc l’éviter. Il faut encore élucider le rôle des acides gras oméga 3, des acides gras, des antioxydants et de la vitamine A, du zinc et des fibres alimentaires.
Quel est le rôle de la sexualité dans le développement de l’acné ? Il n’existe aucune étude qui permette de lier le type ou la fréquence de l’activité sexuelle au développement de l’acné. L’absence d’activité sexuelle, l’autoérotisme, l’homosexualité ne sont pas des facteurs qui provoquent l’acné.
Quel est le rôle du lavage de la peau au cours de l’acné ? La fréquence des lavages de la peau n’influence pas l’acné dans les limites d’une hygiène normale. Des lavages de peau trop fréquents ou avec des savons irritants (gommages) induisent des irritations.
Combien de temps durera mon acné
? L’acné dure en général quatre à six ans mais parfois beaucoup plus. Le dermatologue rencontre de plus en plus souvent des hommes et des femmes d’âge mûr qui présentent encore de l’acné. Près d’une femme sur deux (45%) de plus de 25 ans présente de l’acné.
L’acné est-elle simplement un problème esthétique ? L’acné est une maladie de peau qui retentit sérieusement sur la qualité de vie et l’estime de soi, elle doit être prise au sérieux par les parents et les acteurs de santé.
L’acné peut-elle laisser des marques définitives ? L’acné même modérée laisse souvent des marques définitives, d’autant plus importantes que l’acné est sévère. Le traitement des cicatrices d’acné est toujours très difficile, le meilleur traitement est donc préventif.
Quelles sont les particularités de l’acné sur les peau colorées, noires ou métissées ? l’acné sur peau colorée, noire ou métissée pose des problèmes spécifiques car la peau colorée « marque » beaucoup. Les boutons rouges laissent des taches noires pigmentées qui persistent des mois. L’utilisation de crèmes dépigmentantes est parfois nécessaire.
Faut-il préférer des produits de pharmacie ou acheter les produits chez l’esthéticienne ? L’utilisation de cosmétiques non comédogènes est nécessaire lorsque l’on a de l’acné. il faut donc préférer les produits des grands laboratoires dermocosmétique à ceux des parfumeries.
Combien de temps faut-il compter pour que mon acné disparaisse complètement une fois le traitement débuté ? Un traitement local et général bien conduit ne donne que peu de résultats après un mois de traitement, 20% d’amélioration après deux mois, 60% après six mois et 80% après huit mois. Un traitement par isotrétinoïne permet 100% d’amélioration en 3 à 6 mois.
La contraception peut-elle aggraver mon acné ? De nombreux contraceptifs peuvent aggraver l’acné notamment ceux qui contiennent des dérivés de la nortestostérone (adépal, minidril, trinordiol, ludeal, microval, mirena). L’interruption d’une contraception est aussi souvent l’occasion d’une poussée d’acné.
Le soleil améliore t’il mon acné ? L’exposition au soleil améliore très temporairement les « boutons rouges » c’est au prix d’un épaississement de la peau et de microcomédons qui provoqueront une poussée d’acné trois semaines après l’exposition au soleil. Au total, le soleil aggrave l’acné et peut entraîner des complications avec les traitements qui contre-indiquent souvent l’exposition au soleil (péroxyde de benzoyle, résorcine, tétracyclines, isotrétinoïne).
Références bibliographiques
Rook/Wilkinson/Ebling’s Textbook of Dermatology. Edited by R.H. Champion, J.L. Burton & F.J.G. Ebling. Blackwell Scientific Publications.
Midoun-Mouaci N, Chivot M. L’acné.2003, éditions Med’com, Paris.
Gloor M, Hubscher M, Friederich HL. Untersuchungen zur externen behandlung der acne vulgaris mit tetracyclin und ostrogen. Hautartz, 1974; 25: 391-4.
Burton JL, Cunliffe WJ, Stafford L et al. The prevalence of acne vulgaris in adolescence. Br J of dermatol, 1971; 85:119-26.
Pr Brigitte Dreno, l’acné en bref, site de la société française de dermatologie.
www.sfdermato.com
Jordan RE, Cummins CL, Burls AJE, Seukeran DC. Laser resurfacing for facial acne scars (Cochrane Review).
Photographies
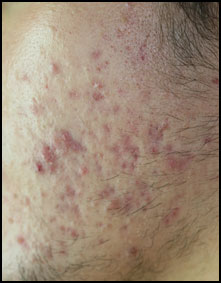 |
 |
|
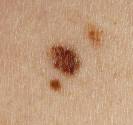
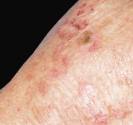
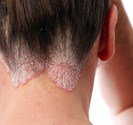
Acné habituelle dite vulgaire
|
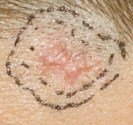
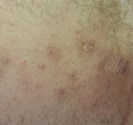
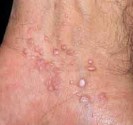
Acné kystique avec microkystes
|
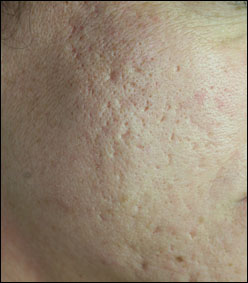 |
|
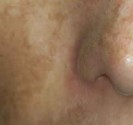
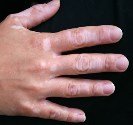
Séquelles d’acné et cicatrices définitives d’acné
|
 |
 |
 |
|
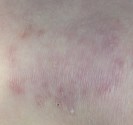
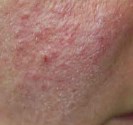
papulopustule d’acné
|
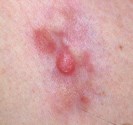
Pustule d’acné
|
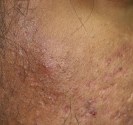
Cicatrice d’acné
|
Informations diverses
Forum et groupes de soutien
• Atoute.org
• Forum Doctissimo
• Forum Médicaliste
• Acne Support Group in Cyberspace Chat Room : a support group and chat area for everyday people of all ages and walks of life with acne to visit, discuss, share treatments, support each other, and move through the stressful event of having acne.
• DailyStrengh acne support community
Essais cliniques en cours
• Clinicaltrials.gov
• Centerwatch
Consultations adaptées
• Dermatologie
Sites internet et articles scientifiques
• AcneNet : A
ressource from the American Academy of Dermatology.
• NHS :
• e medicine : fiche sur l’acné
• Conférence de consensus sur l’acné, jan 1999 : Agence Française des produits en santé
Photographies
• Dermis
– Acné habituelle dite « vulgaire »
– Acné induite
– Acné infantile
– Acné sévère conglobata
– Acné sévère fulminante
– Acné sévère nodulokystique
– Acné excoriée
– Cicatrices d’acné
• Dermatlas
Mots à connaître
Acide azélaique : Ce médicament disponible sous forme de crème était initialement prévu pour décolorer les tâche brunes, mais il a été ensuite utilisé pour traiter l’acné. Ce médicament non remboursé par l’assurance maladie est assez peu utilisé en France.
Acide glycolique (acide alpha hydroxyacétique, AHA, acide de fruit) : c’est un acide provenant des fruits (canne à sucre, betterave, melon, ananas et raisin). Il est utilisé en dermatologie sous forme de crèmes et de lotions dont la concentration varie de 5 à 70% pour réaliser des exfoliations superficielles de la peau (peeling).
Acide de fruit (voir acide glycolique) : de nombreux acides issus des fruits sont utilisés en dermatologie, le plus connu est l’acide glycolique, mais on utilise aussi les acides kojique, citrique.
Acné : affection consécutive à une anomalie des follicules de type sébacé caractérisée par l’apparition de lésions à type de microkystes et de points noirs (lésions rétentionnelles), de boutons rouges plus ou moins volumineux et de têtes blanches (lésions dites inflammatoires). L’association de ces diverses variétés de lésions forme l’acné polymorphe juvénile.
Acné estivalis : acné consécutive à une exposition solaire.
Acné conglobata : c’est une forme d’acné sévère qui touche l’homme jeune. L’acné conglobata se caractérise par des lésions très importantes et très étendues. Les lésions sont volumineuses et forment des nodules et des abcès qui suppurent avec des kystes et des comédons. Cette forme d’acné sévère laisse des cicatrices importantes et inesthétiques.
Acné cortisonique : il s’agit d’une complication que rencontre les patients qui doivent prendre de la cortisone par voie orale au long cours. Cette forme d’acné se rencontre aussi chez les patients qui appliquent longtemps des crèmes à la cortisone, en particulier pour dépigmenter leur peau.
Acné de contact : forme d’acné caractérisée par l’apparition de lésions au siège d’application de crèmes favorisant l’acné (crèmes comédogènes) ou d’huiles qui sont utilisées dans certaines professions.
Acné de l’enfant : c’est une forme d’acné juvénile dont l’apparition avant l’âge usuel doit faire rechercher une cause particulière (prise de médicament, application d’une crème comédogène, puberté précoce, maladie des glandes endocrines).
Acné excoriée des jeunes filles : forme d’acné habituellement retrouvée chez des jeunes femmes anxieuses, les lésions de l’acné sont modifiées par des manipulations répétées avec les ongles et les doigts. On retrouve des plaies, des croûtes et des cicatrices. Le traitement de cette forme d’acné est difficile.
Acné fulminans : c’est une variété rare et grave ou une acné très sévère s’accompagne de fièvre et d’un malaise général.
Acné induite : c’est une acné provoquée par la prise des médicaments, de toxiques ou l’exposition aux ultraviolets.
Acné juvénile : c’est la variété la plus habituelle de l’acné. L’acné juvénile se rencontre à partir de l’adolescence et se manifeste par des lésions inflammatoires rouges et douloureuse (papules, pustules) et des lésions rétentionnelles kystiques (comédons, microkystes) du visage et du tronc auxquels s’associent une peau grasse (séborrhée).
Acné mécanique : lésions de folliculite dont l’aspect est proche de l’acné, les facteurs de sfrottement ou de pression ont un rôle dans le développement de cette variété d’acné. L’acné mécanique est de diagnostic aisé, car sa localisation est en rapport avec le port de certains vêtements, à la profession ou à la pratique de sports.
Acné médicamenteuse : acné consécutive à la prise de certains médicaments (hormones, la vitamine B12, le lithium, l’iode, les barbituriques et les antituberculeux).
Acné néonatale : éruption de boutons (boutons rouges, têtes blanches) sur le front et les joues apparaissant dans des premières semaines de vie. Cette forme d’acné serait liée au passage d’hormones de la mère dans le sang du nouveau-né. Aucun traitement n’est nécessaire, il faut éviter les facteurs favorisants (lait de toilette, crèmes).
Acné nodulokystique : cette forme d’acné se manifeste par la présence de volumineux boutons sous la peau (kystes et nodules). Cette acné est souvent sévère et disséminée sur le visage et derrière les oreilles.
Acné rosacée : voir rosacée
Antibiothérapie locale : c’est l’utilisation d’antibiotiques à appliquer directement sur la peau sous une forme de liquide, en crème ou en gel. L’utilisation d’antibiotiques locaux sur les boutons d’acné a un effet antimicrobien et agit contre l’inflammation (rougeur, douleur).
Alopécie : c’est une chute de cheveux ou de poils localisée ou diffuse, elle est de courte durée ou se prolonge dans le temps. L’alopécie peut être temporaire ou irréversible (alopécie cicatricielle). La chute de cheveux se manifeste rapidement en cas d’effluvium télogègne (isotrétinoïne) mais peu être imperceptible dans le cas d’une alopécie familiale (alopécie androgénique) par exemple.
Cicatrice d’acné : marque ou séquelle définitive consécutives aux boutons d’acné.
Cicatrice atrophique : elle se manifeste par une petite tache blanche dont la surface est légèrement fripée. On la trouve préférentiellement au niveau du tronc (haut du dos, thorax) mais aussi du visage ou elles sont souvent très nombreuses et regroupées.
Cicatrice chéloïde : cicatrice en relief qui ne disparaît pas dans l’année de son apparition. Elle est plus fréquente au niveau du haut du corps (haut du dos et du thorax) et de la mâchoire, particulièrement chez les patients à peau colorée.
Cicatrice hypertrophique : cicatrice en relief qui disparaît habituellement au cours de la première année de son apparition. Elle est plus fréquente au niveau du haut du corps (haut du dos et du thorax) et de la mâchoire.
Cicatrices en pic à glace : cette marque d’acné forme un petit trou profond (1 à 3 mm) à bords abrupts.
Cicatrice fibreuse: Cette marque d’acné forme une dépression large (3 à 8 mm) à bords nets
Cicatrice en pente douce : ces marques d’acné forment de larges dépressions (3 à 8 mm) dont les bords sont en pente douce.
Collagène : un des composants de la matrice de la peau synthétisé par certaines cellules du derme (fibroblastes). Le collagène bovin est utilisé en injection pour combler les rides et les cicatrices.
Comédon : follicule pilosébacé dont l’orifice (pore) est fermé par un amas de cellules compactes qui adhèrent les unes aux autres. Le comédon le symptôme d’une l’acné microkystique (rétentionnelle). On distingue le comédon fermé (microkyste) qui se manifeste par une élevure couleur de la peau normale et le comédon fermé (point noir), lorsque le pore dilaté laisse voir les débris de cellules dont la couleur noire témoigne de l’oxydation. Les comédons siègent sur le visage et la partie supérieure du tronc.
Comblement (produit de) : il s’agit de substances (acide hyaluronique, collagène) destinées à combler des dépressions de la peau (rides ou cicatrices).
Cytokine : substance synthétisée par les cellules du corps, elle a des effets variés sur les tissus ou d’autres cellules.
Elastoïdose à kystes et comédons (maladie de Favre et Racouchaud) : cette affection touche les adultes qui ont été trop exposés à la lumière et au soleil, elle se présente sous forme de microkystes et de points noirs situés autour des yeux. La peau est épaisse et jaunâtre et présente des rides profondes.
Elastolyse périfolliculaire : voir cicatrice atrophique.
Favre et Racouchot (Maladie de) : voir Elastoïdose à kystes et à comédons
Follicule pilosébacé : il s’agit d’une structure qui siège dans la peau et comporte la racine du poil. Une glande sébacée et un muscle associé au poil (muscle arrecteur) sont annexés à chaque follicule. La glande sébacée s’ouvre dans le follicule ou elle déverse le sébum. Le muscle arrecteur s’insère dans la portion inférieure du follicule.
Folliculite : elles forment de multiples boutons rouges et têtes blanches qui sont la conséquence d’une infection superficielle de l’orifice du poil. Il en existe plusieurs variétés. Certaines prédominent au niveau du pourtour de la bouche (dermite péri orale), elles peuvent être secondaires à l’application d’une crème à la cortisone ou à la prolifération d’un parasite (démodécidose). La contamination d’un germe au cours du rasage provoque parfois des folliculites bactériennes (staphylocoques). La prise d’antibiotique au long cours peut induire des folliculites du tronc (folliculites à Gram négatifs) dont le traitement est délicat. La prolifération de champignons peut aussi entraîner des folliculites, il peut s’agir de Malassezia furfur généralement responsable du pityriasis versicolor ou rarement du Candida albicans.
Folliculite à bacilles Gram-négatifs : folliculites dues à des germes qui ne prennent pas la coloration de Gram (Gram-négatif) – Enterobacter, les Klebsielle, ou Proteus. Les folliculites à Gram négatifs touchent le visage et le tronc chez des sujets traités par des tétracyclines pour leur acné. Les folliculites à Gram négatifs peuvent induire une folliculite diffuse chez des patients qui utilisent des jacuzzis contaminés par le pseudomonas aeruginosa.
Glande sébacée : glande annexée au follicule pileux produisant le sébum. Ces glandes sont localisées sur tout le corps sauf aux paumes et aux plantes. Les glandes sébacées sont nombreuses dans les régions séborrhéiques – zone T ( front, nez), joues, haut du thorax.
Hidrosadénite (maladie de Verneuil) : cette affection chronique et invalidante entraîne des nodules rouges et douloureux dans l’aine, les aisselles et sous les fesses. Le traitement est difficile.
Hirsutisme : développement excessif chez la femme d’une pilosité dépendante des hormones mâles et normalement présente seulement chez l’homme (moustache, menton, haut de thorax, ligne blanche). L’hirsutisme secondaire est la conséquence d’un excès de production d’hormones mâles et s’associe à d’autres signes de masculinisation. La cause peut être d’origine ovarienne (ovaires polykystiques) ou liée aux glandes surrénales. L’hirsutisme primaire est la conséquence d’un excès de transformation des hormones mâles dans la peau; il s’associe fréquemment à une peau grasse et/ou à une alopécie androgénique et/ou à une acné.
Hyperséborrhée : manifestation consécutive à la production excessive de sébum. La peau luisante est recouverte d’un film gras. L’hyperséborrhée est localisée au cuir chevelu et au milieu du visage (zone T), mais aussi sur la partie supérieure du dos et de la poitrine. L’hyperséborrhée se manifeste isolément ou peut-être accompagnée d’acné. L’hyperséborrhée peut être la conséquence d’un trouble hormonal (excès de fabrication d’hormones mâles ou hyperandrogénie) que le médecin doit éventuellement rechercher.
Isotrétinoïne : ce médicament appartient à la famille des rétinoïdes qui agissent sur les cellules de la peau et la taille des glandes sébacées. L’isotrétinoïne (contracné®, curacné®, isotrétinoïne Teva®) est prescrit au cours des acnés sévères (nodulokystique, conglobata) qui ont résisté aux traitements usuels. Ce médicament par voie orale peut entraîner des effets secondaires variés (risque de malformation en cas de grossesse, hépatite). C’est cependant un traitement remarquablement efficace et utile dans l’acné.
Kyste : gros bouton sous la peau qui résulte d’une accumulation de débris de cellules de la peau (kératinocytes).
Kyste épidermique : gros bouton sous la peau qui résulte d’une accumulation de débris de cellules de la peau (kératinocytes). Leur origine provient de la partie superficielle du follicule pileux. Des exemples de kystes épidermiques sont les grains de milium, les kystes épidermoïdes, les kystes des bourses.
Lupus érythémateux : maladie auto-immune de cause inconnue dont le développement met en cause des facteurs familiaux et immunitaires. Le lupus érythémateux atteint presque tous les organes et s’accompagne très souvent d’une sensibilité au soleil.
Microcomédon : c’est le stade initial de développement du comédon.
Maladie auto-immune : le système immunitaire permet la défense de l’organisme contre les germes et en général ce qu’il considère comme étranger. Ce système de défense complexe fait appel à des cellules (immunité cellulaire) et à des substances qu’elles sécrètent (immunité humorale). En cas de dysfonctionnement du système, les cellules de défense se trompent parfois d’adversaire et considèrent que vos propres cellules sont étrangères, votre système immun peut alors déclencher une « attaque » pour les détruire. Cette attaque fratricide peut toucher n’importe quelle partie du corps et induire des dysfonctionnements parfois sévères. La périartérite noueuse, le lupus érythémateux aigu disséminé, la maladie de Behcet, la maladie de Crohn, la sclérodermie, le diabète de type 1, la thyroïdite de Hashimito, la sarcoïdose, la pemphigoïde bulleuse, le vitiligo et la pelade sont des exemples de maladies auto-immunes.
Microkyste : voir comédon
Milium: très petit kyste épidermique superficiel. Le comédon fermé est un follicule pilosébacé rempli de cellules de la peau en fin de vie (kératinocytes). Les grains de milium sont fréquents et la conséquence de l’obstruction des orifices pilaires des duvets. Ils disparaissent souvent tout seuls, mais leur ablation au vaccinostyle est facile.
Nodule : volumineux bouton saillant d’un diamètre supérieur à 1 cm.
Ovaires polykystiques (syndromes des) ou maladie de Stein Leventhal : c’est une affection qui se traduit par l’absence de règles (aménorrhée) et une infertilité (impossibilité de concevoir un enfant). Il existe des stigmates en rapport avec l’excès d’hormones mâles : un excès de pilosité et/ou une acné et/ou une chute de cheveux et un excès de poids. Une prise de sang montre un excès d’hormones mâles et une échographie des ovaires montre de multiples kystes.
Peroxyde de benzoyle : c’est un médicament qui possède des propriétés anti-bactériennes, anti-inflammatoires utilisées dans le traitement de l’acné. Cette substance disponible en crème et pain décolore définitivement les vêtements. Le peroxyde de Benzoyle peut réagir au soleil (photosensibilité), Il faut donc l’appliquer le soir et utiliser un écran solaire le matin.
Peeling (exfoliation) : traitement qui permet l’élimination des couches superficielles (épiderme, derme superficiel) et/ou moyenne (derme moyen) de la peau.
Peeling superficiel (exfoliation superficielle) : traitement qui permet l’élimination de la couche la plus superficielle de la peau (épiderme). Le peeling superficiel donne un coup d’éclat (peau plus rose et brillante), rétrécit temporairement les pores de la peau, contribue à l’élimination des taches brunes les plus superficielles et diminue temporairement la visibilité des rides les plus superfielles. Le peeling n’est pas douloureux mais parfois un peu désagréable (picotements, brûlures). Il y a peu de risque de complication avec un peeling superficiel, quelques croûtelles et une exagération temporaire de la pigmentation est possible.
Peeling moyen (exfoliation moyenne) : traitement qui permet l’élimination des couches superficielles de la peau (épiderme, derme superficiel). L’acide trichloracétique à 33% permet une exfoliation moyenne. Le peeling moyen est un peu douloureux, mais peut en général être réalisé sans anesthésie. Le peeling moyen donne un coup d’éclat (peau plus rose et brillante), contribue élimine les taches brunes les plus superficielles et réduit la visibilité des rides les plus superfielles. Le peeling moyen entraîne des croûtes qui durent 8 jours au maximum. Ce peeling peut donner une exagération temporaire de la pigmentation, surtout pour les peaux mates.
Peeling profond (exfoliation profonde) : traitement qui permet l’élimination des couches moyenne de la peau (épiderme, derme superficiel et moyen). Certaines préparations au phénol (Baker Gordon, Finzi) permettent une exfoliation profonde. Le peeling profond est toujours réalisé sous anesthésie générale. Le peeling profond élimine les taches brunes, les rides moyennes et diminue la visibilité de certaines cicatrices. Le peeling profond est une intervention chirurgicale dont les suites sont difficiles (pansements 8 jours, suintement 8 jours, éviction sociale 10 jours, rougeurs 2 mois) . Il faut compter deux semaines d’arrêt de travail et une éviction solaire de 6 mois. Le peeling profond provoque des rougeurs pendant plusieurs mois et peut entraîner une décoloration de la peau, une exagération de la pigmentation ou des cicatrices.
Résorcine : substance dérivée du phénol utilisé dans la composition de crèmes exfoliantes.
Rétinoïdes : désigne une famille de médicaments dérivés de la vitamine A. On trouve des formes locales (crème, lotion, gel) ou utilisées par voie orale (curacné®, contracné, soriatane®, Toctino®). Les rétinoïdes agissent sur les tissus en modulant leur croissance et leur différentiation. On utilise les rétinoïdes dans l’acné (isotrétinoïne) ou le psoriasis (acitrétine).
Rosacée : elle touche les adultes et provoque des boutons rouges et de têtes blanches identiques à celles que l’on observe au cours de l’acné mais elle s’accompagne de rougeurs (couperose, érythrose) et parfois de bouffées de chaleur. La rosacée peut s’accompagner d’une atteinte oculaire et se compliquer d’un épaississement de la peau du nez (rhinophyma).
Papule : petit bouton en relief, ferme et sans liquide.
Sarcoïdose : affection chronique de cause inconnue pouvant toucher la plupart des organes (peau, poumon, oeil, foie, ganglions, os). Cette affection est caractérisée par un aspect particulier des tissus observés au microscope. Les manifestations pulmonaires sont les plus fréquentes, mais les manifestations cutanées de la sarcoïdose peuvent être à l’origine de sa découverte.
Sébocystomatose : voir hidrosadénite
Subcision : section des adhésions fibreuses situées sous une cicatrice rétractile en pic à glace.
Syphilis: maladie infectieuse sexuellement transmissible due au tréponème. Il s’agit d’une affection rare potentiellement grave qui est en recrudescence dans la communauté homosexuelle. Le traitement de choix est la pénicilline.
Verneuil (maladie de) : cette affection chronique et invalidante entraîne des nodules rouges et douloureux dans l’aine, les aisselles et sous les fesses.