Sommaire
- Résumé sur les grains de beauté
- Synonymes du terme grain de beauté
- Qu’est-ce qu’un grain de beauté ?
- Quelle est l’origine du grain de beauté ?
- Le grain de beauté est-il héréditaire?
- Facteurs favorisant la présence d’un grand nombre de nevus chez un individu
- Quels sont les facteurs de risque de survenue d’un mélanome
- Quel est l’aspect du grain de beauté acquis ?
- Formes particulières de grains de beauté
- Localisation particulière des grains de beauté
- Modifications bénignes des grains de beauté
- Comment surveiller soi même ses grains de beauté ?
- Quels sont les signes d’alarmes ?
- Surveillance du grain de beauté et dépistage du mélanome par le dermatologue
- Quelles lésions de la peau peuvent être confondues avec un grain de beauté
- Autres excroissances parfois appelées « nevus»
- Quelles sont les raisons qui poussent à enlever les grains de beauté acquis ?
- Quels est le traitement du grain de beauté acquis ?
- Questions fréquentes
- Crédits photographiques
- Photographies
- Bibliographie
- Informations diverses
- Campagnes de dépistage des cancers de la peau
- Essais cliniques en cours
- Sites internet et articles scientifiques
- Mots à connaître
- NOS AUTRES FICHES SUR LA PEAU
Résumé sur les grains de beauté
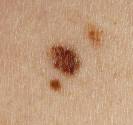
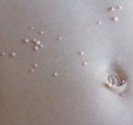
Le grains de beauté est une lésion bénigne qui forme une tache ou une excroissance de chair brune ou couleur chair. Le grain de beauté est parfois présent à la naissance, mais se développe le plus souvent au cours de la vie, surtout avant cinquante ans. Le grain de beauté est formé par la prolifération de cellules qui forment le pigment de la peau (mélanocytes) – il se forme par l’accumulation localisée de ces cellules. Le mélanome quant à lui, est un cancer de la peau qui se développe à partir des mêmes cellules que le grain de beauté, mais il s’agit d’une prolifération de mélanocytes cancéreux. Le mélanome survient le plus souvent sans lésion préexistante « de novo », mais parfois sur un grain de beauté ancien. Pour le dermatologue, le problème est de distinguer un grain de beauté bénin d’un mélanome dont l’évolution peut être fatale. Un mélanome peut en effet ressembler à un grain de beauté bénin, particulièrement au début. On a mis en évidence des facteurs qui augmentent le risque de mélanome : la peau, les yeux ou les cheveux clairs, les antécédents de coup de soleil, l’exposition solaire ou en cabine de bronzage, la présence de beaucoup de grains de beauté, la présence de grain de beauté d’aspect inhabituel (atypiques ou dysplasiques), les antécédents familiaux ou personnels de mélanome. La présence d’un ou plusieurs de ces facteurs de risque impose un examen très régulier de la peau et contre-indique l’exposition solaire ou en cabine à ultraviolets.
Le mélanome est un cancer de la peau potentiellement grave, dont la guérison est possible s’il est dépisté précocement.
Cette fiche d’information traite le problème des grains de beauté acquis, les grains de beautés de naissance sont traités sur la fiche grains de beauté congénitaux.
Synonymes du terme grain de beauté
Qu’est-ce qu’un grain de beauté ?
Le grain de beautés, couramment appelés nevus mélanocytaires représentent une accumulation localisée de mélanocytes dans la peau. Les mélanocytes sont des cellules spécialisées dans la production de la mélanine, pigment qui donne la couleur à la peau au cours du bronzage. Les mélanocytes qui prolifèrent se groupent en amas dans la peau et forment des thèques. Les mélanocytes sont normalement présents dans les couches superficielles de la peau, mais aussi à une moindre mesure dans divers tissus, dont les muqueuses, l’œil, la sphère ORL, le tube digestif…
Les grains de beautés sont présents chez tous les individus. Ils commencent à apparaître dès l’âge de 4 à 5 ans, leur nombre et leur taille augmentent jusqu’à l’âge de 50 ans (un individu a environ 20 grains de beauté) avant de régresser peu à peu et se raréfier après 60 ans :
– dans l’enfance : les lésions planes prédominent jusqu’à l’âge adulte, une majorité de lésions du tronc et du visage prennent un aspect en relief (tubéreux).
– dans l’adolescence : les nevus croissent en taille parallèlement à la croissance de l’individu,
– au cours de la grossesse : les grains de beauté peuvent également augmenter en taille surtout au niveau du ventre par simple distension.
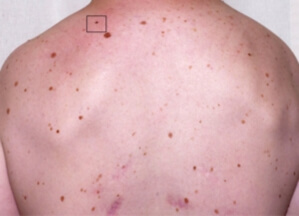
Les nevus acquis sont généralement de petite taille, de couleur brune homogène ou de couleur chair. La bordure des grains de beauté est le plus souvent régulière. Les grains de beauté sont plus fréquents et nombreux sur les zones exposées au soleil (grain de beauté du dos, des épaules…). Un adulte jeune de couleur blanche a généralement 20 à 30 grains de beauté. On considère qu’avoir plus de 50 grains de beauté pourrait constituer un risque supplémentaire de mélanome.
Les grains de beauté de naissance ou nevus congénitaux sont un type particulier de grains de beauté présent à la naissance.
Les grains de beauté sont à distinguer d’autres lésions pigmentées comme les taches café-au-lait, les éphélides et les lentigos qui sont discutées avec les lésions qui peuvent être confondues avec un grain de beauté. D’autres affections sans rapport avec les grains de beauté portent parfois le qualificatif de nevus – c’est le cas du nevus épidermique, du nevus verruqueux, du nevus sébacé, nevus de Becker etc…
Quelle est l’origine du grain de beauté ?
Des facteurs familiaux sont impliqués dans la survenue des grains de beauté.
Il faut différentier les nevus congénitaux, c’est-à-dire présents dès la naissance ou tout juste après la naissance, qui correspondent à une anomalie de migration des mélanocytes lors de la formation de l’embryon, des nevus acquis qui apparaissent au cours de la vie.
L’apparition des nevus acquis commence généralement entre 6 mois et un an. Les grains de beauté apparaissent ensuite progressivement durant l’enfance et l’adolescence, les expositions solaires durant cette période influencent le nombre et la taille des grains de beauté et le risque de mélanome. Les grains de beauté sont plus fréquents chez les personnes de peau claire.
Le grain de beauté est-il héréditaire?
Facteurs favorisant la présence d’un grand nombre de nevus chez un individu
Les nevus partagent les mêmes facteurs de risque que le mélanome : ils sont tous les deux plus fréquents chez les sujets avec des cheveux de couleur blonde ou rousse, avec le teint et les yeux clairs, présentant une faible capacité de bronzage, une forte sensibilité aux expositions solaires et une forte tendance aux coups de soleil, ainsi que ceux présentant de nombreuses éphélides (taches de rousseur).
L’exposition solaire et en cabine de bronzage favorise par ailleurs l’apparition des nevus.
La dépression immunitaire, quelle qu’en soit la cause (chimiothérapie, greffe d’organe, infection par le virus de l’immunodéficience humaine…) accroît également le nombre de nevus.
Quels sont les facteurs de risque de survenue d’un mélanome
En France le risque de développer un mélanome est environ d’une chance sur cinquante.
La transformation d’un nevus banal en mélanome est possible, mais reste un événement exceptionnel. La probabilité pour un nevus de se transformer en mélanome est très faible (vraisemblablement inférieure à 1 nevus pour 100.000).
En effet, la majorité des mélanomes (70%) naissent en dehors de tout grain de beauté, en peau préalablement normale (mélanome de novo) et aux dépends des mélanocytes normalement disposés le long de la jonction dermo-épidermique. D’où l’intérêt d’une photoprotection du corps entier et non pas seulement des nevus, et l’intérêt également d’un dépistage du corps entier.
Les facteurs suivants augmentent le risque de mélanome
La peau claire (phototype I et II – Risque relatif X2)
Cheveux clairs (Risque relatif X1,5)
Yeux clairs (Risque relatif X1,5)
Expositions solaires répétées en cabine à ultra-violets (Risque relatif X 2 à X8)
Antécédents de coup de soleil avec brûlure (Risque relatif X2)
La présence en grand nombre de nevus > 100 (Risque relatif X7)
La présence d’un grand nombre de nevus atypique (Risque relatif X16)
Les antécédents personnels de mélanome (Risque relatif X 10 de développer un second mélanome)
Les antécédents familiaux de mélanome (Risque relatif X 1,5 à 3)
Les nevus congénitaux géants sont considérés comme des précurseurs potentiels de mélanome.
La présence en grand nombre de nevus, particulièrement lorsqu’ils sont de grande taille (> à 5mm) et la présence d’un grand nombre de nevus cliniquement atypique, surtout s’il existe des antécédents familiaux de mélanome sont chez les sujets à peau blanche les facteurs de risque les plus importants de mélanome.
Les patients à peau colorée développent plus souvent des mélanomes des extrémités. Environ un quart des mélanomes sont de couleur rosée (achromique), ce qui rend leur diagnostic très difficile. Les patients qui présentent des facteurs de risques de mélanome doivent bénéficier d’un dépistage régulier chez le dermatologue et réaliser l’autoexamen cutané.
Quel est l’aspect du grain de beauté acquis ?
Le nevus acquis est généralement de petite taille (inferieure a 5-6mm), de couleur homogène, plutôt marron chez lez peaux plutôt mates, et de couleur chair (orange-rose) chez les peaux plus claires. La bordure du grain de beauté est le plus souvent régulière. Les grains de beauté sont plus fréquents et nombreux sur les zones exposées au soleil (grain de beauté du dos, des épaules…) Un adulte jeune de couleur blanche a généralement 20 à 30 grains de beauté. Les patients qui ont plus de 50 grains de beauté ont un risque accru de mélanome.
Il existe trois types de grains de beauté acquis :
– Le nevus ou grain de beauté jonctionnel : Le nevus jonctionnel est généralement sans relief ou légèrement surélevé. Le nevus jonctionnel forme une tache arrondie, il est souvent de couleur marron foncé. On l’appelle nevus jonctionnel, car les mélanocytes qui le composent prédominent dans la zone inférieure de l’épiderme – il sont groupés en thèques à la jonction entre le derme et l’épiderme. Le nevus jonctionnel est fréquent chez l’enfant. Le nevus jonctionnel peut se transformer en mélanome chez l’adulte, ce risque est en général extrêmement faible.
– Le nevus ou grain de beauté dermique : le nevus dermique est en relief, il forme une excroissance de chair. Le nevus dermique est souvent plus clair que le nevus jonctionnel, il est parfois de la couleur de la peau. Le nevus dermique peut comporter des poils. Ces poils dans le grain de beauté sont souvent plus foncés et plus épais que les autres poils. Le nevus dermique est le plus souvent en relief, car les mélanocytes sont situés plus profondément dans la peau, la prolifération mélanocytaire est souvent plus importante que pour les nevus jonctionnels
– Le nevus composé : associe les caractères du nevus jonctionnel et du nevus dermique. Il forme une tache brune légèrement en relief. Certains nevus mixte ont une surface légèrement verruqueuse. Le nevus composé est souvent de couleur brune.
La plupart des grains de beauté qui apparaissent dans l’enfance sont des nevus jonctionnels.
Les nevus congénitaux ou grain de beauté de naissance sont traités dans une fiche séparée. On distingue les nevus congénitaux de petite, moyenne et grande taille (nevus géant). Les nevus bleus et les mélanoses dermiques (nevus de Ota, nevus de Ito, tache mongoléique) sont une variété particulière de nevus congénitaux. Les grains de beauté congénitaux sont des grains de beauté présents dès la naissance. Leur prise en en charge est particulière. Le risque de transformation en mélanome concerne les nevus géants, particulièrement ceux situés près de la colonne vertébrale. En fonction de la taille et de la localisation, le retentissement psychologique des grains de beauté congénitaux peut être important. Une prise en charge spécialisée en dermato-pédiatrie est souvent nécessaire (voir la fiche grain de beauté congénitaux).
Formes particulières de grains de beauté
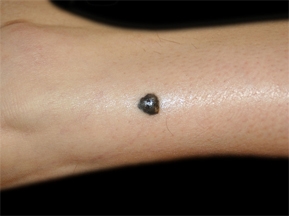
On appelle nevus de Sutton les grains de beauté autour desquels apparaissent un halo clair. Le phénomène de Sutton est fréquent avant 20 ans, il touche 1% de la population. Le grain de beauté peut ensuite disparaitre complètement, laissant une zone plus claire, qui en général s’estompe en quelques mois ou années.Grain de beauté bleu ou Nevus bleu :
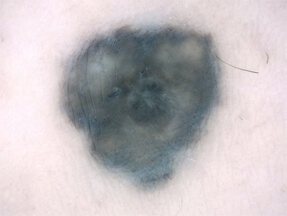
Le grain de beauté est bleu ardoise, car le pigment (mélanine) est profond dans le derme et apparait donc bleu.
Le nevus bleu commun forme une tache bleu sombre ou noire, de 3 à 8 mm de diamètre au niveau des extrémités (mains, pieds, visage), il est parfois un peu en relief. Au microscope note la présence de mélanocytes fusiformes ou étoilés situés en profondeur de la peau.
 |
 |
|
nevus bleu
|
|
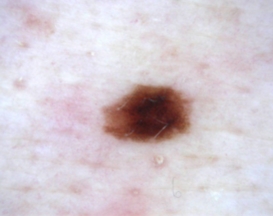
Le nevus spilus est habituellement acquis pendant l’enfance, mais il est parfois présent à la naissance. Le nevus spilus est formé d’une tache brunâtre parsemée de petites taches ou grains plus foncées qui lui donnent un aspect moucheté. Le nevus spilus peut être large et se localiser sur un segment de la peau. De rares observations de mélanome développés sur un nevus spilus ont été rapportées.Le nevus atypique, grain de beauté atypique, nevus dysplasique ou nevus de Clarck :
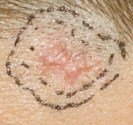
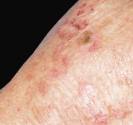
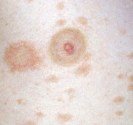
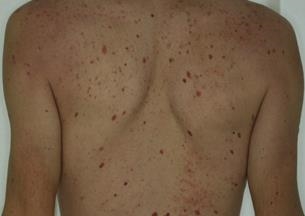
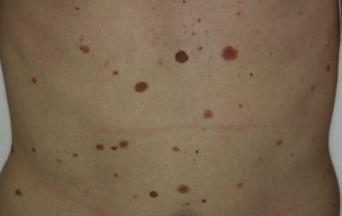
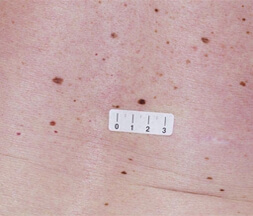
Le nevus d’aspect atypique a un aspect proche ce celui qui fait craindre un mélanome. Le nevus atypique est souvent de grande tailles (diamètre > 5 mm), de couleur rosée ou brune , il a des caractères proches de ceux que l’on eut observer dans certains mélanomes débutants (asymétrie des bords, bordure irrégulière, couleur inhomogène…). Le nevus atypique peut prendre un aspect en « cible » ou en « œuf au plat » avec une zone en relief centrale et une zone plane pigmentée périphérique. Les nevus atypoques surviennent chez des sujets à peau claire, dans un contexte familial de nevus atypiques. Lorsqu’il y a plus de 50 nevus atypiques, on parle alors de « syndrome des nevus atypiques » ou de syndrome des nevus dysplasiques ». Les patients porteurs du syndrome du nevus atypique ont un risque plus élevé de développer un mélanome. Dans certains cas l’association à des antécédents familiaux de mélanome permet d’identifier des familles à haut risque de mélanome. Au microscope, ces nevus sont de type jonctionnel. S’il est parfois difficile d’identifier un mélanome au sein d’un grand nombre de ces nevus inhabituels, l’exérèse systématique de ces lésions n’est pas recommandée, car les nevus atypiques ne sont pas des précurseurs de mélanome, mais des marqueurs d’un risque accru de développer un mélanome au cours de sa vie. Seule une surveillance photographique (cartographie corporelle totale) couplée à la dermoscopie (examen du grain de beauté avec grossissement) est utile, car elle permet de repérer les nouvelles lésions et la modification des anciennes. Lorsque l’on dispose de photographies de référence, on peut si nécessaire réaliser un examen est comparatif aux photos initiales. Ces photos sont également très utiles à l’auto-surveillance du patient. Les patients qui ont un grand nombre de grains de beautés et des nevus atypiques doivent bénéficier d’une surveillance rapprochée chez le dermatologue, d’un autoexamen cutané régulier, de cartographies corporelles totales et d’examens dermatoscopiques comparatifs.
 |
 |
|
Nevus dysplasiques ou grain de beauté atypique
|
|
 |
 |
|
Nevus dysplasiques ou grain de beauté atypique
|
|
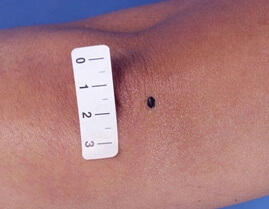
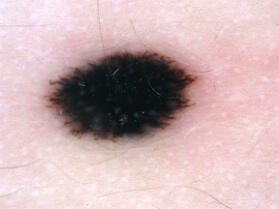
Le nevus de Reed :
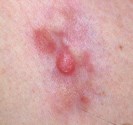
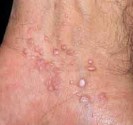
Le nevus de Reed forme une tache en relief arrondie et très noire entre 5 et 10 mm de diamètre, il est parfois rouge à sa périphérie. C’est un grain de beauté bénin dont l’aspect est inquiétant. Il est plus fréquent chez les enfants et les adultes jeunes. L’examen dermoscopique (avec grossissement) est souvent caractéristique. L’ablation du nevus de Reed est en général recommandé. Au microscope, c’est un nevus mixte – mais il peut parfois être difficile à différentier d’un mélanome.
 |
 |
|
nevus de Reed
|
|
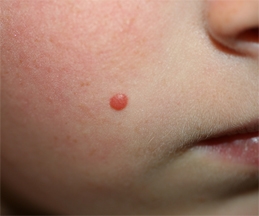
Le nevus de Spitz :
Le nevus de Spitz survient le plus souvent chez l’enfant de deux à douze ans, plus rarement chez l’adulte. Il s’agit d’une lésion légèrement en relief (papule) ou nettement surélevé (nodule), de couleur rose ou noire qui grossit rapidement. On décrit des mélanomes dont l’aspect microscopique est proche. Le nevus de Spitz de survenue plus tardive, est plus en général pigmenté, il pose des problèmes de diagnostic difficiles. Le nevus de Spitz de l’enfant prépubère dont l’aspect est caractéristique doit être surveillé régulièrement par le dermatologue. Il est nécessaire de pratiquer l’ablation des nevus de Spitz atypique de l’enfant ou ce ceux qui surviennent chez l’adulte.
 |
 |
|
Nevus de Spitz
|
|
Localisation particulière des grains de beauté
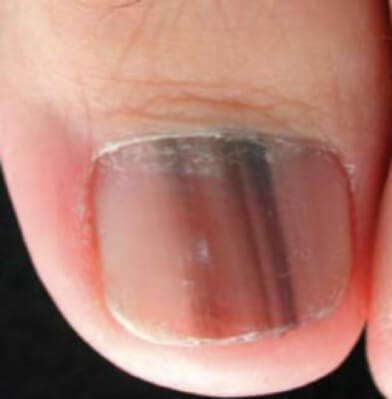
Le grain de beauté de l’ongle nait de la matrice de l’ongle (la peau sous la base de l’ongle au niveau du croissant blanc au pouce), il entraîne la formation une bande longitudinale brune (mélanonychie longitudinale) – comme la bande magnétique d’un ticket de métro. La largeur de la bande correspond à la taille du grain de beauté sur la matrice. Il est difficile de préjuger de la nature bénigne ou maligne d’une mélanonychie longitudinale en fonction de son aspect. Ce d’autant qu’une bande pigmentée peut témoigner de lésions différentes – grain de beauté bénin, mélanome ou simple pigmentation sans prolifération mélanocytaire.
Les bandes pigmentées unguéales qui sont retrouvées sur plusieurs ongles ne posent en général pas de problème, elles correspondent le plus souvent à des pigmentations traumatiques ou médicamenteuses favorisées par une peau mate. Ce type de bande peut être la conséquence de frottements des ongles (par le patient ou dans les chaussures), de la prise de médicaments (antipaludéens de synthèse, antibiotiques, chimiothérapies…), d’une maladie endocrinienne, digestive ou simplement liée à une maladie de Laugier (lentiginose maculeuse idiopathique).
Les patients qui présentent une bande isolée ou ceux qui présentent des bandes multiples dont une se modifie doivent faire l’objet d’une consultation spécialisée, d’une surveillance attentive et/ou d’une biopsie de la lésion suspecte.
Cette bande pigmentée peut correspondre à une simple pigmentation (de mélanine), à un lentigo, à un nevus ou à un mélanome. La présence d’un ou plusieurs des critères suivant font craindre un mélanome de l’ongle et doivent entraîner une surveillance par photographies comparatives à deux ou trois mois d’intervalle ou le plus souvent une biopsie de l’origine de la bande : Bande de couleur foncée, élargissement progressif de la bande, bande large > 5 mm, présence de plusieurs couleurs de brun formant plusieurs traits, coloration de la peau adjacente, apparition de la bande après l’âge de 50 ans. La présence d’une bande plus large à la base de l’ongle témoigne d’une évolutivité rapide.
Le problème est de différentier une bande bénigne d’un mélanome débutant de l’ongle. Toute bande noire de l’ongle doit amener à consulter un dermatologue. Les bandes pigmentées de l’ongle qui se modifient doivent faire redouter un mélanome. A l’inverse, les mélanonychies multiples chez le sujet à peau pigmentée ou affectant les ongles soumis à un frottement ne correspondent le plus souvent pas une prolifération mélanocytaire mais à une simple coloration sans gravité. Chez les patients à peau foncée qui présentent de nombreuses bandes foncées, la modification d’une seule bande doit inquiéter.
Les bandes noires des ongles survenant chez les enfants prépubères posent des problèmes particuliers, elles sont le plus souvent bénignes et nécessitent une surveillance spécialisée régulière – des photos de surveillances sont en général réalisées.
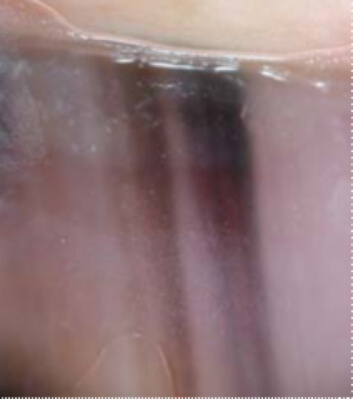
Les mélanomes des ongles peuvent se présenter sous la forme d’une tache ou d’une bande rougeâtre (un cas sur quatre environ) – ce sont les mélanomes achromiques dont le diagnostic est souvent plus tardif.
Le mélanome des ongles est beaucoup plus fréquent chez les patients à peau colorée.
 |
|
Grain de beauté de l’ongle
|
 |
 |
|
Mélanome de l’ongle débutant
|
|
Nevus des muqueuses ou grain de beauté des muqueuses (lèvre, bouche, organes génitaux…) :
Les nevus des muqueuses sont rares, leur aspect est souvent inquiétant, car ils sont fortement pigmentés, irréguliers dans leur contour, et souvent de grande taille. Il est en général difficile de dater l’apparition de la lésion découverte fortuitement. L’exérèse est donc en général souhaitable pour vérifier leur bénignité.
Nevus ou grain de beauté des paumes et des plantes :
Les nevus des paumes et des plantes ont un aspect particulier, ils sont striés et en général très noirs – par le passé, l’exérèse de ces nevus était systématiquement proposée. L’examen de ces nevus au dermatoscope réduit le nombre des ablations nécessaires, évitant ainsi des cicatrices gênantes.
Le mélanome des extrémités est rare chez le sujet à peau blanche (caucasien), mais bien plus fréquent chez les patients à peau colorée – il représente jusqu’à 20% des mélanomes chez les patients à peau noire.
Modifications bénignes des grains de beauté
Les microtraumatismes répétés n’induisent pas la transformation des grains de beauté. Les nevus des zones de friction comme les nevus du visage soumis au rasage quotidien n’ont pas de risque particuliers de transformation maligne. L’exérèse de lésions régulièrement traumatisées peut se discuter à titre de confort. En revanche, une lésion pigmentée qui saigne sans raison est suspecte d’être un mélanome, elle doit être enlevée pour analyse.Coup de soleil sur un un grain de beauté :
Les nevus localisés sur le tronc ou sur le visage directement exposés au soleil ne sont pas à plus fort potentiel de dégénérescence que les lésions sur les zones du corps habituellement protégées.Folliculite sous- ou intra-naevique :
La formation d’un petit kyste sous un grain de beauté est fréquente. Le grain de beauté devient transitoirement plus volumineux, rouge et sensible. Un traitement antibiotique local permet de résoudre le problème, mais l’ablation de ce grain de beauté est recommandé pour éviter une gêne ultérieure, car le phénomène peut se répéter.Quel est le risque de transformation d’un grain de beauté en mélanome ?
La majorité des mélanomes ne résultent pas de la transformation d’un grain de beauté préexistant, ils surviennent d’emblé sans lésion préexistante ou « de novo ».
Le risque de transformation d’un grain de beauté acquis est très faible, sans doute inférieure à 1/100000. Les grains de beautés congénitaux de petite taille n’ont sans doute pas plus de chance qu’un autre type de grain de beauté d’évoluer en mélanome. Les grains de beauté congénitaux de grande taille (de diamètre supérieur à 20 cm) ont un risque élevé (3%) de transformation maligne en mélanome, particulièrement si ils ont une topographie en vêtement. Ces derniers sont très rares et nécessitent une prise en charge par un dermatologue pédiatrique en milieu spécialisé (voir paragraphe grain de beauté congénital).
La présence d’un grand nombre de grain de beauté acquis, larges (> 6mm), en particulier s’ils ont un aspect atypique, est un indicateur d’une prédisposition à développer un mélanome. C’est le reflet d’une prédisposition génétique et des expositions solaires. Ces patients nécessitent un examen régulier et attentif pour surveiller l’apparition d’un mélanome.
Comment surveiller soi même ses grains de beauté ?
L’auto-surveillance des grains de beauté est simple, gratuite et utile dans le dépistage d’un mélanome, la plupart des mélanomes sont d’ailleurs dépistés par les patients. L’auto-examen cutané se réalise tous les 3 mois selon une technique toujours identique à chaque examen (standardisée), pour éviter d’oublier certaines zones du tégument. Il s’agit de s’examiner de la tête aux pieds, et examiner les zones « cachées » à l’aide d’un miroir. Il faut disposer d’un miroir en pied ( 1m80X90cm) et d’un miroir à main.
L’auto-examen permet au patient d’examiner seul la totalité de sa peau (temps de réalisation : 15 minutes). Il doit rechercher un grain de beauté dont l’aspect est différent de ses autres grains de beauté, un grain de beauté d’apparition récente ou qui se modifie dans sa taille, sa couleur, ses contours, sa symétrie ou son épaisseur. Les critères A, B, C, D, E peuvent être appliqués (voir ci dessous).
L’examen direct : on examine à l’oeil nu les paumes de ses mains et plantes des pieds, les ongles, les doigts et les espaces entre les doigts des mains et des orteils, la face avant de ses bras et avant-bras, ses cuisses et ses jambes.
L’examen avec miroir en pied : le patient devra se placer devant un miroir en pied vertical et examiner sa peau de haut en bas. Il tournera vers le miroir le côté gauche puis le côté droit de son corps, les bras levés à la verticale.
L’examen avec un miroir à main : pour les zones de peau non accessibles à la vue, le patient peut s’aider d’un miroir à main. Assis sur un tabouret, il surélève chaque jambe pour examiner la face interne, externe et postérieure du mollet et de la cuisse. La face postérieure des bras, de la nuque, du dos, le cuir chevelu et la région génitale seront aussi examinées à l’aide du miroir à main. Le patient peut également demander l’aide d’une personne de son entourage pour le cuir chevelu ou certaines zones du dos.
Quels sont les signes d’alarmes ?
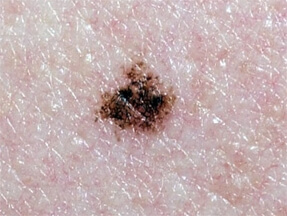
Les critères ABCDE :
Devant une lésion cutanée pigmentée, le plus important est de rechercher les signes faisant suspecter un mélanome. Ce sont les critères ABCDE de surveillance des grains de beauté :
A- « Asymétrie » : Les lésions qui ont une forme asymétrique.
B- « Bordure » : Les lésions qui ont une bordure irrégulière.
C- « Couleur » : Les lésions qui ont n’ont pas une couleur homogène, qui ont plusieurs couleurs – brun clair, brun foncé, noir, rouge.
D- « Diamètre » : Toute évolution récente d’une lésion préexistante est suspecte ;
Les lésions qui ont un diamètre supérieur à 6 mm.
E- « Évolution » : Changement de taille, changement de forme, apparition d’une nouvelle lésions pigmentée, changement de couleur, saignement.
– Un grain de beauté ou une lésion qui se modifie : dans sa couleur, sa forme, ses bords, sa symétrie, sa texture, sa taille doit vous alerter.
– Une lésion qui devient provoque des démangeaisons, devient rouge ou douloureuse, fait une croûte, saigne et ne cicatrise pas complètement en 3 semaines doit vous inquitér.
En dehors de ces critères, toute lésion pigmentée qui ne ressemble pas aux autres des grains de beauté du corps est suspecte. Un grain de beauté différent des autres, qui se repère, car il dénote par sa couleur, sa taille ou sa forme.
Une suspicion doit pousser à consulter un dermatologue pour une prise en charge. Le diagnostic et la prise en charge du mélanome au stade précoce est le seul moyen d’en guérir.
Surveillance du grain de beauté et dépistage du mélanome par le dermatologue
Les patients porteurs de grains de beauté doivent être surveillés par un dermatologue, car ils peuvent être un marqueur de risque de mélanome.
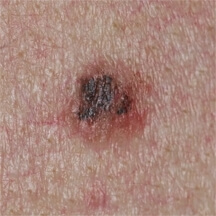
Le soucis du dermatologue est de distinguer un grain de beauté bénin d’un mélanome débutant, particulièrement lorsque celui ci est sans couleur (achromique) comme cela survient environ dans un quart des cas.
La plupart des grains de beauté sont facilement identifiés à l’œil nu par le dermatologue qui reconnait d’emblé leur nature bénigne.
Le dermatologue et les patients disposent maintenant de moyens modernes et performants pour affiner le diagnostic, particulièrement dans les cas plus difficiles.
En plus d’un examen complet, le dermatologue peut avoir besoin d’un examen dermoscopique, il est souvent nécessaire avant d’envisager l’exérèse d’un nevus suspect. La microspcopie confocale (biopsie virtuelle) est encore réservée à des centres spécialisés, mais devrait se développer dans les années à venir. La cartographie corporelle totale photographique est un outil indispensable pour une surveillance optimale des patients à risques.
 |
 |
|
Mélanome débutant – in situ
|
|
Cartographie corporelle totale :
Certains centres réalisent des cartographies corporelles en 24 à 40 clichés systématisés dont l’intérêt est de servir de référence pour un examen ultérieur. Ces clichés permettent de confirmer l’apparition d’une nouvelle lésion ou la modification d’une lésion préexistante.
La cartographie est hautement recommandée dans la surveillance des patients à risques, en particulier ceux qui présentent un syndrome des nevus atypiques. Dans ce cas, la cartographie couplée à la demoscopie, permet le dépistage précoce d’un mélanome. Ces techniques permettent de de repérer facilement les nouvelles lésions et la modification des anciennes. Lorsque l’on dispose de photographies de référence, l’examen est comparatif à ces photos. Ces photos sont également très utiles à l’auto-surveillance du patient à la maison. Ces photos doivent être faites corps entier selon un protocole qui permet de couvrir l’ensemble du tégument
Examen complet par le dermatologue :
Il s’agit d’un examen nu de toutes les zones du corps, y compris le cuir chevelu.
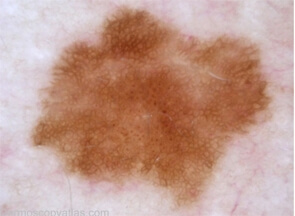
Examen dermatoscopique ou dermoscopique :
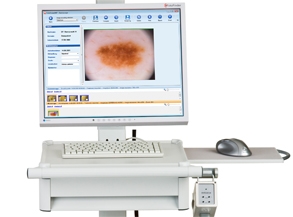
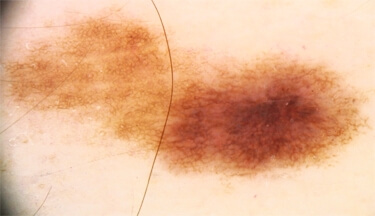
Le dermoscope est constitué d’une lentille grossissante et d’une source de lumière. Le dermoscope à main peut être couplé à un appareil photographique, à un système de capture et de traitement d’image, permettant d’augmenter le grossissement de 10 fois à 70 fois (vidéomicroscopie numérique).
Cet examen devenu indispensable est utilisé pour différentier les grains de beauté des autres types de lésions cutanées. Quand une lésion est suspecte à l’oeil du dermatologue, l’examen dermatoscopique offre une analyse beaucoup plus fine qui permet souvent de trancher entre lésion bénigne ou non. L’examen au dermatoscope évite un certain nombre de biopsies inutiles.
L’enregistrement photographique ou la vidéodermatoscopie numérisée permettent un suivit comparatif des lésions à risques.
Réalisée par un dermatologue formé à cette analyse, la dermatoscopie augmente significativement la performance du diagnostic de mélanome.
 |
 |
|
Dermatoscope et image dermatoscopique
|
|
 |
 |
|
Videodermatoscope haute résolution Fotofinder et image en Vidéodermatoscopie
|
|
Photographies comparatives :
En cas de nevus suspect le dermatologue le photographie en macrophotograhie (de près) et en dermatoscopie (avec le dermatoscope) et recommande un nouvel examen comparatif trois mois après.
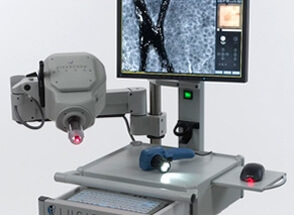
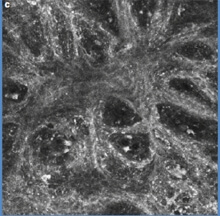
Examen en microscopie confocale ou biopsie virtuelle :
La microscopie confocale (confocal laser scanning reflectance microscopy) est un examen fait dans quelques centres spécialisés. Elle permet d’obtenir sur le vivant des images microscopiques de la peau en coupes autrefois seulement envisageable qu’après ablation chirurgicale de la lésion. En dehors de sa rareté, de son coût et de la formation hautement spécialisée nécessaire – la profondeur de l’examen est limitée à 0,3 mm sous la peau. Cet examen permet parfois d’éviter une biopsie inutile quand l’examen à l’oeil nu et au dermatoscope ne permettent pas de certitude. Cet examen est utile dans les localisations délicates ou une biopsie laisserait une marque – seins, organes génitaux, visage…
 |
 |
|
Microscope confoncal Vivascope® et mélanome en microscopie confocale
|
|
Examen histologique :
En cas d’incertitude diagnostique et s’il y a une suspicion de mélanome – l’examen de référence reste l’examen histologique (anatomopathologique). Le grain de beauté est enlevé chirurgicalement et envoyé au laboratoire pour examen histopathologique. Le grain de beauté enlevé est mis dans le formol, techniqué et inclus dans la paraffine avant la réalisation de coupe fines qui seront colorée. Les coupes seront examinés ensuite au microscope. Le médecin qui examine ces coupes est un anatomopathologiste, au mieux spécialisé en dermatologie ou dermatopathologiste.
Quelles lésions de la peau peuvent être confondues avec un grain de beauté
Les taches café au lait : sont des taches planes de couleur beige. Elles sont fréquentes. Quand elles sont présentes en grand nombre (plus que 6), elles doivent évoquer une maladies génétique prédisposant à des tumeurs cutanés et neurologiques (neurofibromatose)Les éphélides : Ce sont les taches de rousseur, millimétriques et de couleur brune claire, apparaissant sur le nez et les joues des enfants après expositions solaire. Elles sont dues à une augmentation de production de mélanine par les mélanocytes. Elles palissent durant l’hiver pour réapparaitre en été.Les lentigos : Egalement appelés lentigos solaires, lentigos simplex ou lentigo bénins. Ce sont des taches planes uniques ou multiples, de couleur brune claire ou foncée apparaissant dans les zones ayant subi de fortes expositions solaires, notamment les épaules, la face, et le dos de mains. Elles peuvent également apparaître après une brulure solaire.
Les kératoses séborrhéiques (verrues séborrhéique) : Se sont des taches brunes plus ou moins épaisses à surface rugueuse. Ces lésions bénignes apparaissent chez les personnes d’âge moyen ou avancé, à peau claire, sur les zones exposées au soleil.
 |
 |
|
Lentigo en tache d’encre
|
|
Granulome pyogénique : il se présente sous forme d’une excroissance de chair rosée qui peut être confondu avec un nevus de spitz ou un mélanome achromique. L’analyse au microscope de tous ces lésion est nécessaire pour s’assurer de leur bénignité.
Mélanome : toute l’expertise du dermatologue est nécessaire pour distinguer un grain de beauté d’aspect inhabituel d’un mélanome débutant. L’aspect et les critères A,B,C,D sont utiles. En règle générale, il faut se méfier d’un grain de beauté nouveau ou qui se modifie, d’un grain de beauté qui est d’aspect différent de ceux présent sur son corps – particulièrement chez les patients qui ont beaucoup des facteurs de risques. L’examen au dermatoscope, la surveillance videodermatoscopique, la microscopie confocale et si nécessaire l’examen histologique sont parfois nécessaire.
Voir les chapitres – Quels sont les signes d’alarmes ? Surveillance des grains de beauté et dépistage du mélanome par le dermatologue et la fiche pratique sur le mélanome.
Autres excroissances parfois appelées « nevus»
D’autres entités cliniques en dermatologie sont appelées grain de beauté, comme le nevus de Becker, le nevus épidermique ou le nevus sébacé.
Hamartome de Becker ou nevus de Becker : Le nevus de Becker est une large tache pigmentée localisée généralement sur l’épaule ou le thorax. Cette tache est souvent recouverte d’une pilosité excessive. Le nevus de Becker apparaît à l’adolescence avec une prédominance masculine. Cette tache bénigne persiste ensuite toute la vie, aucun traitement particulier n’est nécessaire.
Hamartome épidermique ou nevus épidermique : Les nevus épidermiques sont des lésions qui apparaissent à la naissance ou peu après. Elles sont la conséquence d’une malformation de la peau avec un développement excessif de certains composants cutanés. Ces lésions persistent tout au long de la vie et posent des problèmes esthétiques plus ou moins importants. Certains nevus épidermique peuvent être le marqueurs d’autres malformations.
Hamartome sébacé ou nevus sébacé de Jadassohn
Le nevus sébacé est la conséquence d’une malformation de la peau avec un développement excessif des annexes sébacées. Cette lésion se localise plus particulièrement au visage et au cuir chevelu.
Est-ce que les grains de beauté peuvent être éliminés ?
Les grains de beauté peuvent être enlevés chirurgicalement si nécessaire, mais ce n’est souvent pas utile.
Il n’est pas recommandé de faire disparaître un grain de beauté au laser CO2 ou au laser alexandrite Q switch sans analyse microscopique.
Quelles sont les raisons qui poussent à enlever les grains de beauté acquis ?
Il existe trois raisons pour enlever les grains de beauté :1- Doute sur le diagnostic : Le dermatologue propose l’ablation d’un grain de beauté si il a le moindre doute sur la bénignité d’une lésion – en particulier s’il craint un mélanome. Dans ce cas, le grain de beauté doit être enlevé chirurgicalement et examiné au microscope. Les signes qui poussent le dermatologue à enlever un grain de beauté ont été précisé au chapitre Quels sont les signes d’alarmes ?.2- Gêne : Le grain de beauté peut être source d’une gêne pour le patient – sur une zones de frottement, du fait de l’accrochage aux habits ou de blessures par le rasage. Il faut savoir que les microtraumatismes n’augmentent pas le risque de transformation maligne des grains de beauté. Les grains de beauté localisés dans les zones exposées au soleil n’ont pas un plus grand risque de transformation maligne.
3- Raisons esthétiques : des critères purement esthétiques peuvent motiver les patients pour retirer un grain de beauté. Dans ces cas, l’assurance maladie ne prend pas en charge cette exérèse. Le dermatologue vous expliquera les grains de beauté que l’on peut facilement retirer avec un bon résultat esthétique et ceux qu’il est préférable de ne pas enlever pour éviter une cicatrice inesthétique (haut du tronc, mandibule, antécédents de cicatrice chéloïde). Chez l’enfant, il faut mieux retirer un grain de beauté avant neuf ans ou après douze ans.
Quels est le traitement du grain de beauté acquis ?
Les grains de beauté peuvent être enlevés chirurgicalement quand c’est nécessaire.
– Exérèse chirurgicale : C’est le traitement de référence. En cas d’un doute diagnostic avec un mélanome, le grain de beauté doit être enlevé en entier avec une marge de quelques millimètres de peau saine, par exérèse chirurgicale, suivie par une suture, sous anesthésie locale. La pièce est impérativement envoyée en examen anatomopathologique pour s’assurer de la bénignité de la lésion pigmentée. En cas de diagnostic de mélanome, une prise en charge dermatologique spécialisée est nécessaire.
– Shave-biopsie : C’est une exérèse tangentielle du grain de beauté. Elle peut être indiquée pour les lésions planes.
– Destruction locale : La destruction du grain de beauté peut se faire par plusieurs méthodes comme le laser CO2, l’électrocoagulation et la cryochirurgie. Cependant, ces approches sont déconseillées, car elles n’offrent pas la possibilité de l’examen anatomopathologique du grain de beauté.
Questions fréquentes
Les risques de l’exérèse chirurgicale sont les même que toute chirurgie de la peau. Il existe un faible risque d’infection de la plaie et une cicatrice inesthétique. Cette dernière dépend à la fois de la qualité de la chirurgie, de la localisation du grain de beauté (certaines régions cutanées « cicatrisent » mieux que d’autres), et les prédispositions génétiques de chacun.En cas d’exérèse partielle, qu’il est recommandé d’éviter, le risque est la récidive du grain de beauté, qui sera d’aspect atypique et difficile à distinguer d’un mélanome, même à l’examen histologique.Qui sont les personnes ayant un risque élevé de développer un mélanome ?
Les facteurs de risque de développer un mélanome sont :
– La peau, les cheveux ou les yeux clairs
– Des antécédents de brûlures solaires.
– Des expositions solaires ou en cabine UV répétées.
– Un nombre élevé de grain de beauté.
– La présence de grains de beautés d’aspect inhabituel – atypiques ou dysplasiques.
– Un antécédent personnel de mélanome
– Un antécédent familial de mélanomeUne surveillance médicale et une autosurveillance des grains de beauté est nécessaire chez ces personnes à risque pour détecter l’apparition de lésions suspectes de mélanome.
Quelles type de surveillance médicale est nécessaire ?
Les patients ayant un phototype clair et ceux qui ont un grand nombre de grain de beauté atypique ont un plus grand risque de développer un mélanome que la population générale. Il est donc nécessaire qu’ils soient suivis dans un cabinet dermatologique spécialisé pour détecter les lésions suspectes et les lésions qui apparaissent et détecter un éventuel mélanome au stade débutant. Le dermatologue peut avoir recours à la réalisation de clichés photographiques des grains de beauté et de segments corporel en entier à chaque visite médicale. Ces photographies serviront comme point comparateur pour les futures visites médicales et l’autosurveillance par le patient.
En plus de la surveillance des grains de beauté, le dermatologue s’assurera de donner des conseils de photoprotection et d’autosurveillance.
Quel est le risque du bronzage en cabines UV ?
Le bronzage en cabine comporte les mêmes danger que l’exposition au soleil.
L’exposition au soleil et aux ultraviolet favorise la survenue de boutons d’acné quelques semaines après l’exposition, provoque des taches brunes (mélasma, masque de grossesse, taches de vieillesses), provoque un vieillissement prématuré de la peau et des rides, favorise la survenue de grains de beauté et surtout des cancers de la peau (carcinomes et mélanomes). Il n’est pas indiqué de faire des séances d’UV pour « préparer » la peau au soleil. Les patients qui ont une éruption solaire (lucite) doivent se protéger du soleil – cette éruption est sans doute d’ailleurs un avertissement de l’intolérance de leur peau au expositions solaires. Le dermatologue peut prescrire un traitement oral et des crèmes pour éviter la survenue de l’éruption – mais une photoprotection est indiquée.
Conseils de Photoprotection – protection solaire et crèmes solaires
Il faut se protéger contre les expositions solaires excessives. La photoprotection efficace comporte une protection physique (par des vêtements, chapeau et parasol) et l’utilisation de crèmes solaires. Il ne faut pas négliger les expositions solaires indirecte (reflet du soleil sur les surfaces claires comme le sable).
Les règles de bonne conduite au soleil s’applique à tout le monde, en particulier aux enfants, et plus particulièrement aux sujets de phototype clair et aux personnes ayant un grand nombre de grain de beauté atypiques. Cela ne veut pas dire qu’on ne peut pas aller en vacances au soleil. Cela implique tout simplement d’éviter les bains de soleil et brûlures solaires. Le bronzage volontaire est formellement proscrit – même après application d’une crème solaire.
– Protéger la peau par des vêtements (si possible anti UV), et n’oublier par le chapeau à rebord pour protéger le visage, le cou et les oreilles. Porter des lunettes solaires protectrices. Appliquer une crème solaire de fort indice sur les zones découvertes toutes les deux heures et après chaque baignade.
– Eviter le soleil et la plage pendant les heures d’ensoleillement fort (11:00-16:00). Se mettre à l’ombre en 11:00 et 16:00. Arrêter l’exposition solaire avant que la beau ne risque de rougir ou de brûler.
– Choisir un écran avec une fort indice de protection SPF (SPF 50 ou plus) pour se protéger contre les UVB, et contre les UVA (logo en forme de cercle ou 4-5 étoiles UVA). Appliquer l’écran 15 à 30 minutes avant l’exposition solaire, réappliquer toutes les 2 heures et immédiatement après une baignade, une transpiration abondante ou un séchage à l’aide d’une serviette. Les écrans Daylong extrême ont bénéficié d’études scientifiques qui démontrent leur intérêt dans la prévention du cancer de la peau.
– Garder les bébés et les enfants à l’abri du soleil, ils doivent toujours porter un vêtement anti UV et un chapeau – particulièrement en cas de baignade (body anti UV).
– Les crèmes solaires ne doivent pas être utilisées comme une alternative à la protection vestimentaire et l’ombre. Elles offrent une protection additionnelle. Aucune crème solaire n’assure une protection à 100%. Les crèmes solaires ne sont pas destinées à éviter le coup de soleil en cas de bain de soleil – ceux ci doivent simplement être proscrits.
– Les personnes évitant toute exposition solaire risquent d’avoir une déficience en Vitamine D. Ils doivent pour cela prendre un supplément de Vitamine D.
– Consulter un dermatologue pour tout changement d’aspect d’un grain de beauté ou l’apparition d’un grain de beauté suspect.
Crédits photographiques
1- Dermatoscopy. A Method Algorithmic for Diagnosis Accurate by Harald Kittler, M.D. and Philipp Tschandl, M.D., derm101.com
2- fotofinder : un fabriquant de vidéodermatoscope
3- Dermite : un fabriquant de dermatoscope
4- Mavig-Vivascope : un fabriquant de microscopes confoncal à visée dermatologique.
5- Reflectance Confocal Microscopy for Skin Diseases, Rainer Hofmann-Wellenhof Giovanni Pellacani • Josep Malvehy Hans Peter Soyer, Springer 2012
Photographies
Dermis Les divers types de nevus – nevus bleu – nevus de Spitz – Halo nevus de Sutton
Dermnet – Nevus spilus – Halo nevus
Bibliographie
Grob JJ et Gaudy-Marqueste C. grain de beauté (prise en charge). Thérapeutique Dermatologique (2005).
Dermatoscopy – An Algorithmic Method Based on Pattern Analysis Paperback by Harald Kittler , Cliff Rosendahl , Alan Cameron, Philipp Tschandl
Reflectance Confocal Microscopy for Skin Diseases, Rainer Hofmann-Wellenhof Giovanni Pellacani, Josep Malvehy Hans Peter Soyer, Springer 2012
Informations diverses
Passion météo.net : Quel est le niveau d’ultraviolet de votre région
Campagnes de dépistage des cancers de la peau
Il existe une campagne nationale de dépistage des cancers de la peau organisée dans toute la France par le Syndicat National des Dermatologues au mois de mai chaque année.
Essais cliniques en cours
Sites internet et articles scientifiques
Orphanet – nevus atypique :
Orphanet – nevus géant
e-cancer.fr : Detection précoce des cancers de la peau-Institut national du cancers
Thérapeutique dermatologique prise en charge des nevus
Institut national du cancer : Moles and dysplastic nevi- National cancer institute
emedecine : Nevi melanocytic
Melanocytic nevi : A patient information leaflet from the British Association of dermatologists.
Moles by the New Zealand Dermatological Society A patient information leaflet from the New Zealand Dermatological Society.
Atypical nevi – American Academy of Dermatology : A patient information pamphlet by the Amercican Academy of Dermatology.
Moles- American Academy of Dermatology : A patient information pamphlet by the Amercican Academy of Dermatology.
Skin self exam : A patient information pamphlet by the Amercican Academy of Dermatology.
Mots à connaître
Toute personne doit examiner sa propre peau de façon mensuelle et détecter les taches pigmentées et les grains de beauté qui poussent ou qui changement d’aspect selon les critères de surveillances décrits plus haut. Au cas où des changements inquiétants ou bien un des grains de beauté a un aspect différent des autres grain de beauté, une consultation en dermatologie est nécessaire pour prise en charge. On peut s’aider de photographies des grains de beauté ou de segments corporels réalisés à domicile ou au cabinet dermatologique.Dermatoscope
Un dermatoscope est un microscope de surface qui permet d’examiner à un fort grossissement une lésion cutanée au cabinet dermatologique. L’examen au dermatoscope nécessite une expertise du dermatologue. L’examen au dermatoscope permet de distinguer avec plus de fiabilité les lésions cutanées bénignes et de poser l’indication d’une biopsie cutanée dans le cas d’une lésion suspecte. Le dermatoscope peut être équipé d’une vidéo ou d’une caméra permettant de prendre des clichés qui peuvent être sauvegardées dans le dossier du patient pour pouvoir les comparer à l’aspect dermatoscopique à des dates ultérieures.